Psychokardiologie
Einleitung
Die Psychokardiologie ist eine Spezialdisziplin, die sich mit den wechselseitigen Zusammenhängen von psychischen Aspekten und Herzerkrankungen beschäftigt.
Praxisrelevante Hinweise für den kardiologischen Alltag: Wer braucht psychokardiologische Unterstützung?
Eine kardiovaskuläre Erkrankung kann ein kritisches Lebensereignis darstellen. Die Verarbeitung erfordert eine psychische Anpassungsleistung. Es besteht ein erhöhtes Risiko für eine psychische Erkrankung abhängig von der psychosozialen Vorbelastung, Vorerkrankungen und den Ressourcen in der Bewältigung. Die häufigsten Komorbiditäten sind Angsterkrankungen, Depressionen und Traumafolgestörungen, welche mit Prävalenzraten von 10-40% auftreten.
Screeningfragen für psychische Komorbiditäten
Angst
- Bestehen erhöhte Ängstlichkeit oder wiederkehrende Panikattacken, resp. Notfallaufenthalte ohne neuen Befund?
- Vermeidet die Person Tätigkeiten oder Orte aus Angst?
- Zeigt sich ein Sicherheitsverhalten mit häufigen Kontrollen und (digitaler) Überwachung?
Depression
- Ist eine Depression vordiagnostiziert oder werden depressive Symptome berichtet?
- Werden folgende beiden Fragen mit «Ja» beantwortet:
1. Fühlten Sie sich im letzten Monat häufig niedergeschlagen, traurig, bedrückt oder hoffnungslos?
2. Hatten Sie im letzten Monat deutlich weniger Lust und Freude an Dingen, die Sie sonst gerne tun? - Bestehen Suizidgedanken?
- Bestehen Schlafstörungen, Tagesmüdigkeit oder Schläfrigkeit?
Stress-assoziierte Störungen
- Kommt es nach dem Stressor (z.B. Herzinfarkt) zu einer Fehlanpassung und Funktionseinschränkungen im Alltag?
- Besteht eine Präokkupation (exzessives Sorgen, wiederkehrende Gedanken, Grübeln) oder Flashbacks (Wiedererleben)?
- Vermeidet die Patientin oder der Patient Situationen, welche ein Wiedererleben auslösen können?
- Bestehen eine übermässige Anspannung und Schreckhaftigkeit?
Therapiemöglichkeiten
Psychotherapie, Entspannungsgruppen, Biofeedback sowie Psychopharmaka zur Behandlung psychischer Störungen.
Psychopharmaka
Die klinische Indikation für Psychopharmaka soll leitliniengerecht psychiatrisch geprüft werden unter Abwägung des kardialen Risikos. Abruptes Absetzen soll möglichst vermieden werden, ausser in Notfällen. Wo nötig, sollte in Rücksprache mit dem verschreibenden Psychiater auf ein kardio-verträglicheres Präparat gewechselt werden. Untenstehende Tabelle listet die häufigsten Psychopharmaka im Klinikalltag auf mit Empfehlungsgraden und kardiologischen Nebenwirkungen.
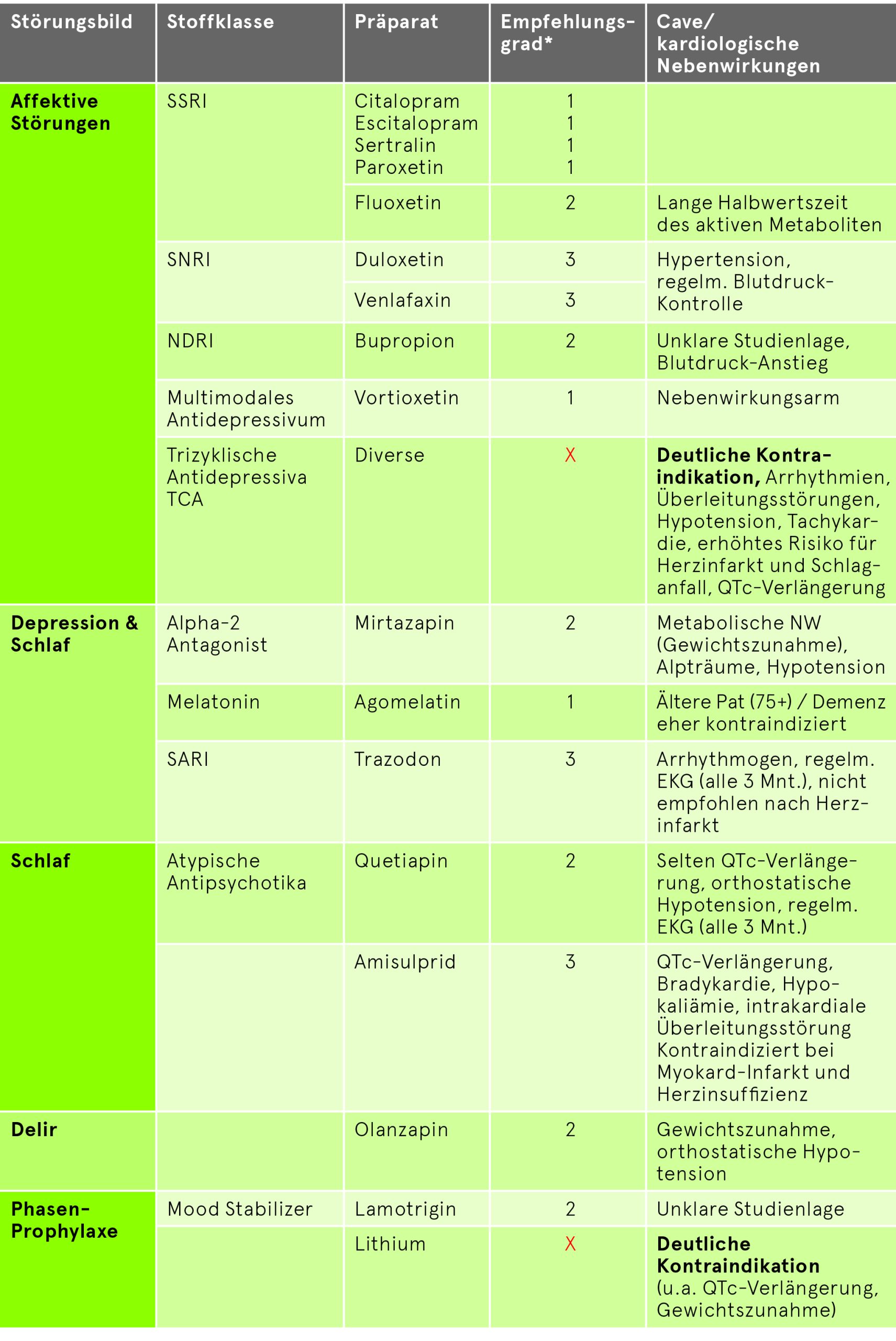
Sekundäre Prävention
Im Sinne der Sekundärprävention vor einem erneuten kardialen Ereignis sind untenstehende psychosoziale Risikofaktoren und Ressourcen evident. Bestehen Defizite, kann im Rahmen der Psychotherapie der Motivationsaufbau sowie auch die Verhaltensänderung unterstützt werden.
Stress und Belastung
- Berichtet die betroffene Person von einer subjektiv empfundenen (chronischen) Belastung, dauerhafter Höchstleistung oder Konflikten (beruflich/privat)?
- Fehlen protektiver Faktoren (Freizeit, Beziehungen, etc.)?
Vitale Erschöpfung
- Berichtet die betroffene Person oder die Hausärztin bzw. der Hausarzt von vorbestehenden Symptomen einer schweren Erschöpfung und/oder depressiven Episoden?
- Bestehen Schlafstörungen (u.a. OSAS, siehe Kap. Schlafbezogene Atmungsstörungen)?
Krankheitsverarbeitung und Coping-Strategien
- Ist die betroffene Person gegenüber Veränderungen durch das kardiale Ereignis negativ eingestellt (Medikamenten-Einnahme, Rauchstopp, Rehabilitation etc.)?
- Möchte die Patientin oder der Patient zu viel auf einmal verändern und besteht die Gefahr der Überbelastung?
- Sind allgemein mangelnde Ressourcen (Arbeitsplatz, Familie, Freunde, Finanzen, Sprache) wahrnehmbar?
Schichtzugehörigkeit
- Kommt die Patientin oder der Patient aus einer niedrigen sozialen Schicht? Besteht eine schlechte Schulbildung, keine/schlechte Berufsausbildung, wenig Einkommen oder soziale Unterstützung?
Je niedriger die soziale Schicht, desto grösser ist die Wahrscheinlichkeit einer Herzerkrankung wie auch einer psychischen Erkrankung. Dieser Zusammenhang gilt unabhängig von einem Lebensstil, der häufig mit einem niederen sozioökonomischen Status assoziiert ist (Rauchen, ungesunde Ernährung, weniger Bewegung). Ein psychosoziales Helfernetz ist besonders in dieser Schicht wichtig, z.B. durch Einbezug des Sozialdienstes.
Quellen/Links
- Prescriber’s Guide -Stahl’s Essential Psychopharmacology, Stahl, S. M. (2024). https://doi.org/10.1017/9781009464772
- Positionspapier der Deutschen Gesellschaft für Kardiologie (2024). https://doi.org/10.1007/s12181-024-00708-6
Rahel Altwegg
Stefan Brokatzky
PD Dr. Dagmar Schmid