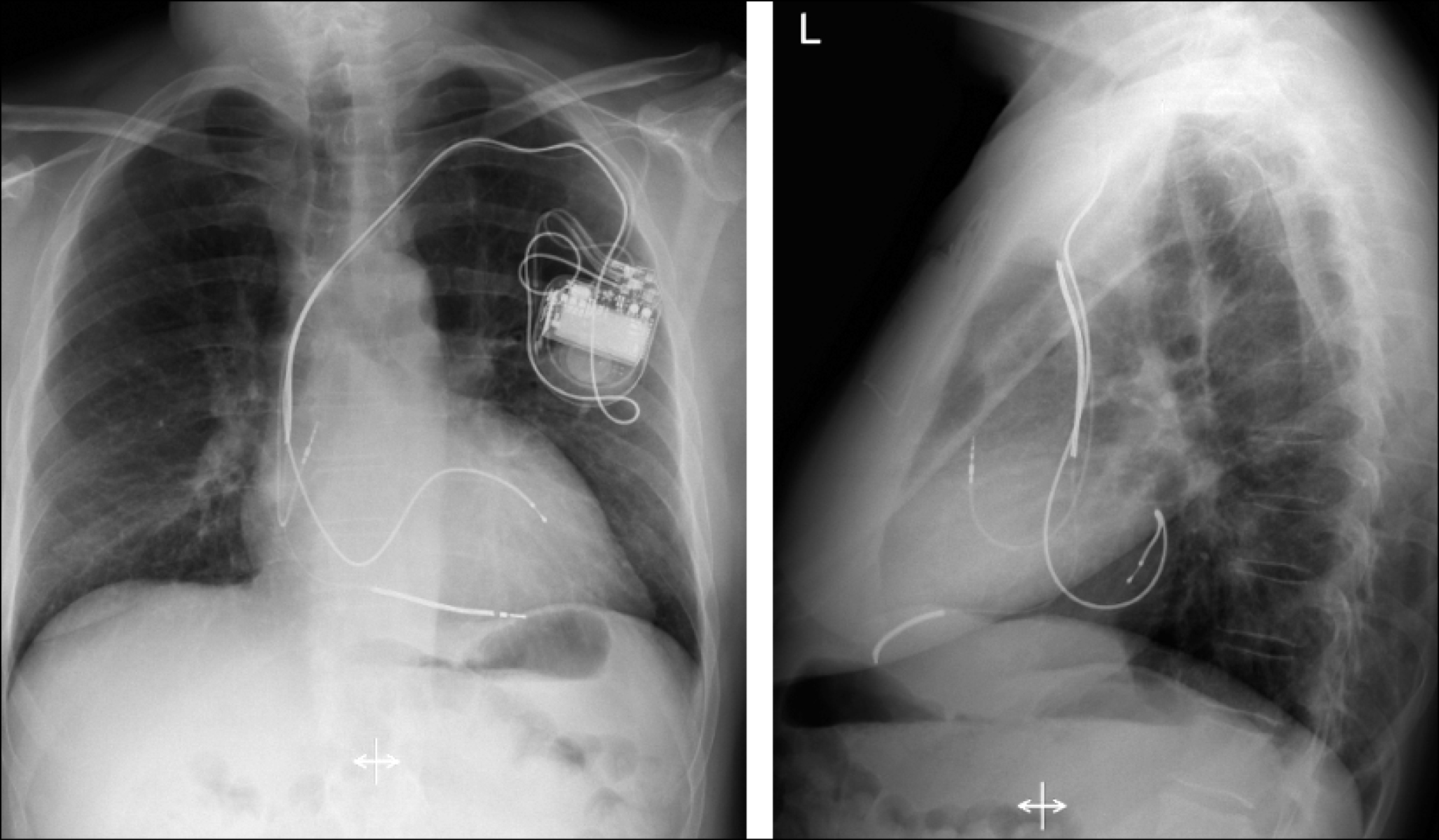
ICD und CRT
ICD (implantable cardioverter defibrillator)
Allgemeine Bemerkungen
- Generell pectoral links implantiert (selten rechts, hier ungünstiger Schockpfad)
- Subkutane ICD Systeme ohne transvenöse Elektrode liegen zwischen M. serratus anterior und M. latissimus dorsi unter der rechten Achsel
- Die Tachy-Funktion des ICD kann mit einem Magneten, der auf das ICD-Aggregat gelegt wird, unterdrückt werden (z.B. beim elektrischen Sturm)
- Die Defibrillationsenergie liegt zwischen 30 und 40 Joules und kann wegen des Hautwiderstandes des Patienten andere Personen nicht elektrisieren
Indikation
Primärprophylaxe
- St. n. Myokardinfarkt (> 40 Tage nach Infarkt) oder KHK und EF ≤ 35% unter optimaler medikamentöser Therapie (OMT) oder ≤ 40% mit anhaltender Kammertachykardie (KT) in elektrophysiologischer Untersuchung
- In seltenen Fällen kann der ICD nach Infarkt auch früher implantiert werden (z.B. LVEF durch Narbe schon vor Infarkt ≤ 35%, anhaltende KTs > 48 h nach Infarkt, Revaskularisation nicht möglich)
- Bei Risikopatienten (Diskussion mit behandelndem Kardiologen) kann als Schutz bis zur ICD Implantation eine Life Vest (extern tragbarer Defibrillator) verordnet werden
- Dilatative Kardiomyopathie ohne reversible Ursache unter OMT mit EF ≤ 35%
- Bei Risikopatienten (Besprechung mit behandelndem Kardiologen) kann eine Life Vest verordnet werden
- Andere Kardiomyopathien (z.B. hypertrophe Kardiopathie, arrhythmogene rechtsventrikuläre Kardiopathie, Sarkoidose) unter bestimmten Voraussetzungen
- Bestimmte Ionenkanalerkrankungen
Sekundärprophylaxe
- Überlebter Herzstillstand nach Kammertachykardie (KT) oder Kammerflimmern (KF) ohne reversible Ursache
- Anhaltende KT (> 30 Sek.) ohne reversible Ursache bei struktureller Herzkrankheit (Narben)
- Synkopen und anhaltende KT in der elektrophysiologischen Untersuchung
Problemfall «Elektrischer Sturm»
Definition
Mehrere Schockabgaben wegen anhaltender oder rezidivierender Kammertachykardie/-flimmer-Episoden (≥ 3 ICD Therapien innerhalb 24 Std.)
Therapie
Am wichtigsten ist die sofortige, sehr starke Sedation. Elektrolyte auf hochnormale Werte (Serumkalium > 4 mmol/l, evtl. Magnesium iv). Antiarrhythmikum Amiodaron (Cordarone) 150 mg langsam iv, Betablocker. Evtl. anheben der Grundfrequenz mittels PM (Überstimulation des Triggers, z.B. VES), intra-aortale Ballonpumpe, Intubation. Behebung der Ursache: myokardiale Ischämie → Revaskularisation; Getriggerte/fokale Arrhythmie (z.B. ventrikuläre Extrasystole, Narben-Reentry) → elektrophysiologische Untersuchung/Ablationstherapie.
CRT (cardiac resynchronization therapy)
Behandlung der Herzinsuffizienz mittels Herzschrittmachertherapie. Prinzip: Der aufgrund eines Linksschenkelblocks dyssynchrone linke Ventrikel wird durch linkslaterale epikardiale Stimulation (über Sinus coronarius) «resynchronisiert».
Indikationen
Klasse I
- LVEF ≤ 35% und NYHA ≥ II unter ausgebauter medikamentöser HI-Therapie, Linksschenkelblock > 150ms (Klasse IA) oder 120–150 ms (Klasse IB)
Klasse II
- Gleich wie Klasse I aber Nicht-Linksschenkelblock > 150 ms (Klasse IIa B) oder Nicht-Linksschenkelblock 120–150 ms (Klasse IIb B)
- Permanentes Vorhofflimmern, LVEF ≤ 35% unter ausgebauter medikamentöser HI-Therapie, QRS ≥ 120 ms (Klasse IIa B).
- Permanentes Vorhofflimmern mit nicht erreichbarer medikamentöser Frequenzkontrolle und eingeschränkter LVEF vor AV-Knotenablation (Klasse IIa B)
- Hochprozentiges rechtsventrikuläres Pacing bei Schrittmacherpatienten mit relevant eingeschränkter LVEF und Herzinsuffizienz
- Patienten mit Bradykardie und hohem erwartetem ventrikulären Pacinganteil sowie reduzierter LVEF

Nach: Ammann P, Sticherling C et al. An electrocardiogram-based algorithm to detect loss of left ventricular capture during cardiac resynchronization therapy. Ann Intern Med. 2005 Jun 21;142(12 Pt 1):968-73.
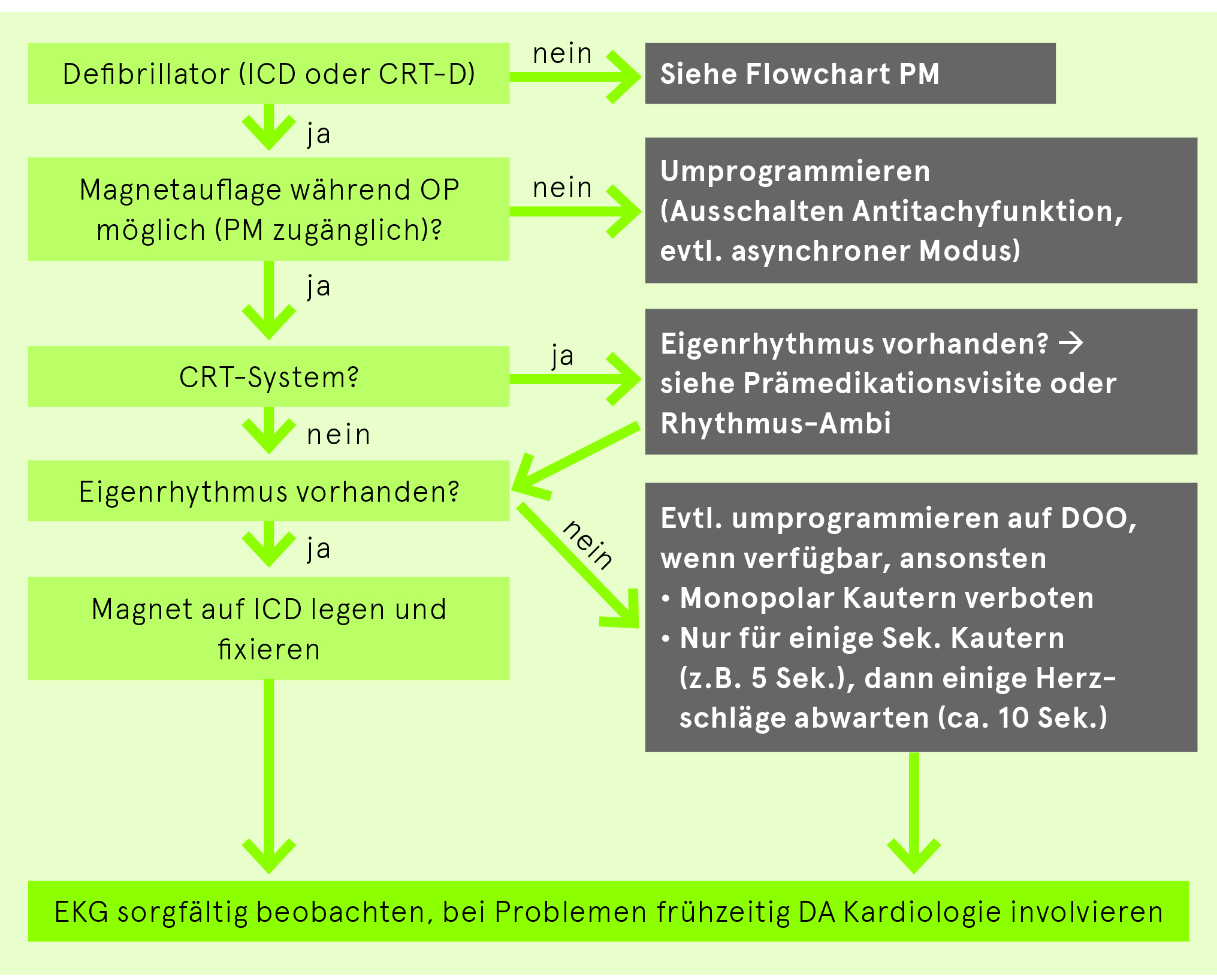
Management von ICD-/CRT-D vor Operation/Intervention mit elektromagnetischer Interferenz
Dr. Florian Franzeck, Prof. Dr. Peter Ammann,
Dr. David Altmann, Dr. Dr. Roman Brenner