ANDRE SYKDOMMER (REV 063-REV 077)
166 Hypereosinofilt syndrom, HES (REV 064)
Øyvind Palm
Læringsmål: REV 064. Revmatologen skal ha god kunnskap om differensialdiagnostikk ved symptomer fra muskel- skjelettsystemet.
ICD-10. D72.1 (eosinofili)
Definisjon
Hypereosinofilt syndrom (HES) er en samlebetegnelse for en gruppe sjeldne tilstander kjennetegnet ved vedvarende høyt antall eosinofile granulocytter i blodet (eosinofili) kombinert med kliniske tegn på organpåvirkning (Klion AD, 2022). For diagnosen idiopatisk hypereosinofilt syndrom skal andre årsaker til eosinofili som reaktiv eosinofili (medikamenter, allergier, parasitter, kreft) være utelukket.
Eosinofili deles inn i mild (0,5-1,5 x 109/L, markert (>1,5 x 109/L) og massiv (>5,0 x 109/L). HES defineres ved markert eosinofili (>1,5 x 10⁹/L) påvist ved to separate målinger med minst fire ukers mellomrom, samt kliniske tegn på organaffeksjon.
HES kan deles inn i fire hovedgrupper:
- Arvelig (familiær) type
- Primær (klonal/neoplastisk) type, forårsaket av neoplastiske klonale eosinofiler
- Sekundær (reaktiv) type, den vanligste formen (ca. 95%), som inkluderer lymfocyttvarianten (Valent P, 2012).
- Idiopatisk type, hvor årsaken er ukjent (Azrakhsh NA, Gastroenterologen 2020).
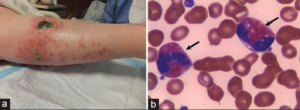
Etiologi og patogenese
Primær, klonal HES skyldes oftest defekter i tyrosinkinase-fusjonsgener, og det er påvist over 70 ulike subtyper. Reaktiv HES utløses derimot oftest av medikamenter, autoimmun sykdom, allergier, parasitter, tumorer eller er idiopatisk (uten kjent årsak).
Symptomer
Generelle symptomer inkluderer:
- Dyspné
- Fatigue
- Feber
- Hudforandringer med kløe og eksem
- Lymfadenopati
- Nevropati
- Splenomegali
- Tachykardi og kardiale brystsmerter
- Vekttap
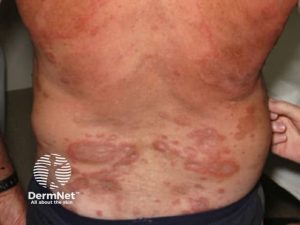
Huden er det hyppigste affiserte organet (69%), så lunger (44%) og dernest gastrointestinaltrakten (38%). Hjerteaffeksjon avdekkes hos omtrent 20% av pasientene, selv om kun 6% har hjerteaffeksjon ved debut. Sjeldnere kan også sentralnervesystemet, øynene og urinveiene affiseres (Azrakhsh NA, Gastroenterologen 2020).
Klonalt eosinofilt syndrom rammer nesten utelukkende menn, og organsymptomer er mindre fremtredende enn ved reaktiv HES. Allergisk kløende eksem, dyspne (lunge) og hjertesymptomer kan likevel forekomme.
Reaktivt eosinofilt syndrom gir mer fremtredende organsymptomer, særlig fra lungene (dyspné, hoste, astma, eosinofil pneumoni), bihulene (bihulebetennelse) og hjertet (hjertesvikt, endokardfibrose, intrakardiale tromber). Noe sjeldnere affiseres mage-tarmkanalen (enterokolitt), huden (elveblest, kløe), nyrene og beinmargen (Helbig G, 2021).
Undersøkelsesfunn
Utredningen av HES er ofte omfattende på grunn av de mange differensialdiagnosene.
Sykehistorien kartlegger aktuelle symptomer (se ovenfor), reise-anamnese, inntak av nye medikamenter, rusmidler eller kosttilskudd, samt symptomer på tromboembolier. Utelukk anamnese for parasitter, allergi eller annen kjent eosinofil utløsende årsak.
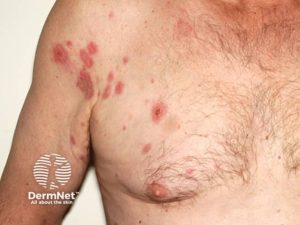
Ved klinisk undersøkelse undersøkes spesielt hud, bihuler, lunger, hjerte, tarm, nervesystem (polynevropati), lymfeknuter og abdomen (serositt, splenomegali). Tørrhoste og infiltrater i lungene, samt retina-embolier i øyne kan forekomme. Klonalt eosinofilt syndrom kjennetegnes ved oftest isolert splenomegali som eneste organmanifestasjon. Ved diaré bør mastocytose overveies (mål tryptase i serum).
Laboratorieprøver inkluderer celletellinger med differensialtellinger av leukocytter, hvor høyt antall og andel eosinofile forventes. Vær spesielt oppmerksom på blaster og monocytose, som kan indikere klonal HES. LD er ofte økt. Eosinofil kationisk protein (ECP) forventes forhøyet, men er ikke spesifikk. Tryptase måles med tanke på mastocytose. CK og troponiner undersøkes også (kardial manifestasjon). Eosinofile >1,5 x109/L i seks måneder er typisk. Urinprøve tas for å utelukke vaskulitt/glomerulonefritt, eventuelt også parasitter. Kromosomanalyser (PDGFRA-mutasjon) og avføringsprøver ved mistanke om parasitter kan være aktuelle.
EKG med tanke på rytmeforstyrrelser.
Bildediagnostikk omfatter CT bihuler, CT lunger og abdomen, ev ultralyd abdomen og lymfeknuter. MR hjerte ved mistanke om kardial affeksjon.
Biopsi av benmarg for cytogenetikk er viktig for å diagnostisere klonal HES.
Differensialdiagnoser til primær, klonalt eosinofilt syndrom
- EGPA (eosinofil granulomatose med polyarteritt/Churg-Strauss vaskulitt) kan være vanskelig å skille fra klonal HES, da noen symptomer og funn da overlapper. EGPA er imidlertid en primær vaskulitt som alltid manifesterer seg som systemsykdom over tid. I første fase ses astma som ofte forverres, samt sinusitt og polypper. I fase to infiltrerer eosinofile celler organer, og i fase tre oppstår vaskulitt i ulike organer, inkludert vasa nervorum med mononevritt/nevropati som følge. Hjerteaffeksjon er en alvorlig manifestasjon. Blodprøver viser tegn til systemisk inflammasjon, og ca. 50% har ANCA, vanligst MPO-ANCA. Vekttap på flere kilo er vanlig i sykdomsforløpet (Cottin V, 2017).
- Andre differensialdiagnoser til klonal HES inkluderer:
-
- Allergiske legemiddelreaksjoner (inkludert DRESS): En overdreven immunrespons på et legemiddel, som kan involvere eosinofili og gi symptomer som hudutslett, feber og indre organaffeksjon. Både allergiske reaksjoner og HES kan involvere eosinofili og gi lignende symptomer, som hudutslett og feber.
- Allergisk pneumonitt: En betennelse i lungene forårsaket av inhalasjon av et allergen, som kan gi eosinofili og respiratoriske symptomer. Begge tilstandene kan involvere eosinofili og gi respiratoriske symptomer, som hoste og tungpust.
- Atopisk dermatitt: En kronisk inflammatorisk hudsykdom som ofte er forbundet med eosinofili og kløende utslett. Både atopisk dermatitt og HES kan involvere eosinofili og gi hudutslett.
- GVHD (graft-versus-host-sykdom): En immunologisk reaksjon som kan oppstå etter en transplantasjon av stamceller eller benmarg, hvor de transplanterte immuncellene angriper mottakerens vev, og som kan involvere eosinofili. Begge tilstandene kan involvere eosinofili og gi en rekke symptomer, avhengig av hvilke organer som er involvert.
- Endokrinopatier (spesielt binyrebarksvikt og tyreotoksisk krise): Hormonforstyrrelser som kan gi eosinofili og en rekke andre symptomer. Både endokrinopatier og HES kan involvere eosinofili og gi systemiske symptomer.
- Eosinofil fasciitt: Kjennetegnes av en økning i eosinofiler og fortykkelse av bindevevet i huden, som kan ligne på systemisk sklerose. Begge tilstandene involverer eosinofili og kan gi hudforandringer.
- Eosinofile gastrointestinale sykdommer. En gruppe tilstander som kjennetegnes av en økning i eosinofiler i mage-tarmkanalen, som kan gi symptomer som magesmerter, diaré og oppkast. Den mest kjente prototypen til EGID er eosinofil øsofagitt (EoE), men andre varianter av EGID omfatter eosinofil gastroenteritt og kolitt. Den mest kjente prototypen til EGID er eosinofil øsofagitt (EoE), men andre varianter av EGID omfatter eosinofil gastroenteritt og kolitt. Begge tilstandene involverer eosinofili og kan gi gastrointestinale symptomer.
- Gleich syndrom: En sjelden tilstand som er ledsaget av syklisk hypereosinofili til forskjell fra capillary leak syndrom, stigning i IgM, angioødem og urtikarielt hudutslett. Begge tilstandene involverer hypereosinofili.
- Kreftsykdommer (inkludert lymfoproliferativ neoplasi). Ulike kreftformer kan gi eosinofili og en rekke andre symptomer. Både kreftsykdommer og HES kan involvere eosinofili og gi systemiske symptomer.
- Muckle-Wells syndrom (autoinflammatorisk sykdom): Kan gi eosinofili og andre symptomer, som feber, hudutslett og leddbetennelse. Begge tilstandene kan involvere eosinofili og gi systemiske symptomer.
- Mykoser (inkludert allergisk bronkopulmonal aspergillose, ABPA). Soppinfeksjoner, som ABPA, kan gi eosinofili og respiratoriske symptomer. Begge tilstandene kan involvere eosinofili og gi respiratoriske symptomer.
- Parasittinfeksjoner: Infeksjoner med parasitter kan gi eosinofili og en rekke andre symptomer, avhengig av hvilken parasitt som er involvert. Begge tilstandene kan involvere eosinofili og gi systemiske symptomer.
-
- For andre differensialdiagnoser vises til eget kapittel om eosinofili. Litteratur: Schwaab J, 2016
Behandling
Behandlingen av eosinofilt syndrom varierer betydelig avhengig av den underliggende årsaken og alvorlighetsgraden av involvering. Behandlingsstrategien må individualiseres basert på pasientens spesifikke tilstand og behandlingsrespons. Tverrfaglig samarbeid mellom hematologer, immunologer og andre spesialister kan være essensielt.
Sekundært eosinofilt syndrom
- Ved legemiddelindusert eosinofili er umiddelbar seponering av mistenkt medikament essensiell.
- Ved parasittinfeksjoner rettes behandlingen mot den spesifikke parasitten med antiparasittære midler.
- Andre former behandles i henhold til underliggende sykdom, f. eks.
- Ved EGPA (eosinofil granulomatose med polyarteritt/Churg-Strauss vaskulitt) kreves ofte kombinasjonsbehandling med kortikosteroider og andre immunsuppressiva.
Klonalt, primært eosinofilt syndrom
Behandlingen er rettet mot å kontrollere proliferasjonen av den klonale eosinofile populasjonen, redusere organskade og lindre symptomer.
- Tyrosinkinasehemmere: Dette er en viktig del av moderne behandling, da det i stor grad endrer prognosen for de pasientene det gjelder.
- Ved identifisering av spesifikke genetiske mutasjoner, som FIP1L1-PDGFRA fusjonsgenet, er imatinib (Glivec) en svært effektiv målrettet terapi.
- Imatinib inhiberer tyrosinkinaseaktiviteten og fører til en rask og vedvarende reduksjon av eosinofiler.
-
- Systemiske kortikosteroider, som prednison, brukes ofte som initialbehandling for å raskt redusere eosinofilantallet og lindre symptomer.
- Doseringen titreres basert på klinisk respons og gradvis nedtrapping for å minimere bivirkninger.
- Kortikosteroider kan også brukes i kombinasjon med andre medikamenter.
- Immunmodulerende behandling (csDMARDS):
- Ved steroidresistent eller steroidavhengig HES kan immunmodulerende medikamenter være nødvendig:
- Disse legemidlene demper immunsystemet og bidrar til å kontrollere eosinofilproliferasjonen (Valent P, 2012).
- Biologiske legemidler (bDMARDs):
- Interleukin-5 (IL-5) hemmere (f.eks. mepolizumab, reslizumab) kan være effektive ved PCE, spesielt ved manglende respons på andre behandlinger.
- Disse legemidlene blokkerer IL-5, et cytokin som er essensielt for eosinofil overlevelse og aktivering.
- Hematopoetisk stamcelletransplantasjon:
- I sjeldne tilfeller, ved aggressive eller refraktære former, kan allogen hematopoetisk stamcelletransplantasjon vurderes.
Litteratur
