BINDEVEVSSYKDOMMER (REV 021-033)
47 Kapillærmikroskopi, kapillaroskopi (REV 026)
Kapillaroskopi ved bindevevssykdommer
Jan Tore Gran and Øyvind Palm
Definisjon
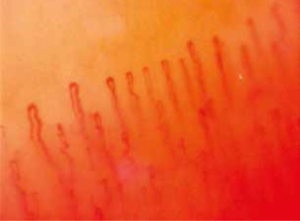
Neglefold video-kapillaroskopi (“kapillaroskopi”) er en ikke-invasiv diagnostisk test for å påvise mikrovaskulær patologi, særlig innen flere revmatologiske bindevevssykdommer (Mansueto N, 2021).
I neglefoldene forløper kapillærene parallelt til overflaten. Kapillaroskopi anvendes for å studere forandringer i kapillærene i neglesengene på fingre. Forstyrrelser i mikrosirkulasjonen kan ses i tidlig sykdomsfase ved systemisk sklerose, noen andre revmatiske sykdommer der mikrovaskukulære forandringer er relatert til den patofysiologiske utvikling, samt ved diabetes, glaukom og noen andre tilstander (se tabell nedenfor).
Kapillaroskopi kan utføres med oftalmoskop, mikroskop, stereomikroskop, dermatoskop, men i revmatologi brukes vanligst digitalt video-kapillaroskop som kobles til en PC via USB port. Et mye brukt software-program er DionoCapture. En ulempe er at målinger direkte i bildet ikke er mulig. Også computerbasert kapillaroskop er tilgjengelig. Computer programmer for automatisk evaluering basert på maskinlæring / kunstig intelligens er mulig (Berks M, 2016), men vanligvis ikke brukt i klinisk hverdag. Den vanligste brukte forstørrelsen er 200 ganger, noe som i større grad gjør det mulig å oppdage tidlige forandringer. I tillegg kan en lagre bilder for senere kontroller.
Kroppens minste blodårer, kapillærene, lar seg ikke visualisere med konvensjonell bildediagnostikk. Kapillaroskopi er en non-invasiv og rask metode uten forventede komplikasjoner. Eneste kontraindikasjon er allergi mot nøtteolje, sedertre-olje eller andre oljer som brukes i prosedyren for å eliminere luft mellom neglen og proben.
Historie

Kapillaroskopi ved systemiske bindevevssykdommer er brukt fra 1970-tallet og en har fra den gang skilt sklerodermi-mønster med blødninger, utvidede årer og torsjoner fra normalt mønster (Maricq HR, 1973). Utviklingen har senere gått mot digitale video-kapillaroskop som forstørrer 200 ganger. Fra 2013 inngår evaluering med kapillaroskopi i klassifikasjonskriterier for systemisk sklerose (van den Hoogen, 2013) og brukes nå rutinemessig i revmatologisk praksis (Ingegnoli F, 2017). For å visualisere hele spekteret av kapillærer på en finger er det utviklet software som kombinerer enkeltbilder. Det er også utviklet systemer for automatisk evaluering av undersøkelsesfunn (Cutolo M, 2018).
Indikasjoner
- Raynauds fenomen. Indikasjon for kapillaroskopi er først og fremst utredning av Raynauds fenomen (Cutolo M, 2005). Ved primært Raynauds fenomen ses normale funn. Ved Raynauds fenomen sekundært til systemisk bindevevssykdom kan en se patologiske forandringer som megakapillærer, mikroblødninger, redusert kapillærtetthet, forstyrret arkitektur og neo-angiogenese. Ved tidlig systemisk sklerose korrelerer kapillærmikroskopisk progresjon med risiko for utvikling av manifest sykdom (
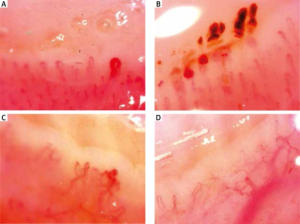
- Systemisk sklerose. Ved systemisk sklerose inngår kapillaroskopi i ACR/EULAR 2013 klassifikasjonskriteriene for diagnosen (van den Hoogen, 2013). Patologiske funn er veldig vanlig, selv i tidlig, pre-diagnostisk sykdomsfase. Et klart patologisk kapillær-mønster med megakapillærer, blødninger og kraftig forgrenede årer. Forandringer i enkelt-kapillærer er imidlertid ikke spesifikke og må tolkes sammen med andre undersøkelsesfunn og spesifikk anamnese. Undersøkelsen kan bidra i evalueringen av sykdomsstadium (Tolosa-Villela C, 2023).
Ved systemisk sklerose kan en se ulike sklerodermi-mønstre:
- Tidlig sklerodermi mønster: Normal kapillærtetthet ≥ 7 /mm. bevart morfologi/arkitektur, få megakapillærer (med diameter >50 μm) og få mikroblødninger eller ingen
- Aktivt sklerodermi mønster: Moderat redusert kapillærtetthet (4-6/mm.), flere megakapillærer og mikroblødninger, lett forstyrret morfologi/arkitektur
- Sent sklerodermi mønster: Betydelig tap av kapillærtetthet (≤ 3/mm.) med avaskulære områder, betydelig forstyrret morfologi/arkitektur, få eller ingen megakapillærer eller mikroblødninger.
Normale funn kan beskrives som “normalt funn, uten patologiske kapillærer” eller “uspesifikke forandringer” dersom det er grensefortykkede kar eller påfallende torsjoner.
- Andre bindevevssykdommer. Patologisk sklerodermi-mønster kan ses ved kapillaroskopi ved MCTD, dermatomyositt og udifferensiert bindevevssykdom. Ved SLE, Sjøgren syndrom og antifosfolipid syndrom ses oftest normalt kapillær-mønster, men også uspesifikke forandringer på grensen til det patologiske. Eksempler på grense-patologisk funn / uspesifikke kapillærer er abnormiteter som lav kapillærtetthet, endret kapillær-arkitektur (elongerte eller vide buer, prominerende subpapillær pleksus, enkelte blødninger, forgreninger / bushy form) (Cutolo M, 2018; Kabasakal Y, 1996).
Undersøkelsen
Fem praktiske tips for kapillaroskopi
- Romtemperatur rundt 22 grader Celsius.
- Pasienten bør akklimatisere seg innendørs minst 15 minutter før undersøkelsen og helst ikke ha drukket kaffe eller røkt siste 4 timer for å unngå vasokonstriksjon.
- Undersøk finger 2.-5. på begge hender. Huden er mest transparent på finger 4.-5., og forandringer sees hyppigst i 4. finger. Ekskluder fingre hvor neglesengen er skadet.
- For å optimalisere innsynet brukes noen dråper olje på neglesengen (planteolje, for eksempel foretrekkes sedertreolje eller nøtte-olje)
- Hold proben stødig over neglesengen og unngå for mye trykk. For mye trykk vil kunne hemme blodgjennom-strømningen i kapillærene og gi opphav til feiltolkning som kapillærtap. Visualisering kan reduseres ved tykk hud, manikyr, økt pigmentering, skade etc.
Beskrivelse ved kapillaroskopi
OBS! De mest brukte kapillaroskopene har ikke utstyr for å gjøre målinger.
- Kapillær tetthet (definert ved antall kapillærer i den distale rekken pr 1 mm): Normal ≥ 7 /mm. Avaskulære områder? Tap av kapillærtetthet?
- Arkitektur / Morfologi: Dreide, forgrenede, spiral-formede
- –Normalt: Lumen: Normalt 8-10 pm. (efferent / utadgående kar) og 10-14 pm. (efferent). Hårnål-formede, slanke kapillærer. En-to torsjoner er innenfor det normale.
- –Patologisk: Megakapillær har større eller lik 50 pm. i diameter målt distalt i kapillær-slyngene. Ektasi er mindre dilaterte enn megakapillærer. Kryssende eller kapillærer med torkvering? Buskete “bushy” kapillærer med flere grener? Neo-angiogenese?
Ekstrakapillære forandringer: Patologiske mikroblødninger?
| Kapillaroskopi-funn ved noen vanlige sykdommer (Mansueto N, 2021) | |||||
| Systemisk sklerose | Diabetes | Glaukom | Interstitiell lungesykdom | idiopatisk pulmonal hypertensjon | |
| Dreininger/tortikvering | Ja | Ja | Ja | Nei | Nei |
| Ektasi | Ja | Ja | Ja | Nei | Ja |
| Blødninger | Ja | Ja | Ja | Nei | Nei |
| Avaskulære områder | Ja | Ja | Ja | Ja | Nei |
| Megakapillærer | Ja | Ja | Nei | Nei | Nei |
Reliabilitet
Det er godt samsvar mellom revmatologer som skal skille “sklerodermi mønster” fra “non-sklerodermi mønster” ved kapillaroskopi. For å gradere patologiske funn i “tidlig”, “aktiv” eller “sent” kreves erfaring og trening (Smith V, 2020).
Litteratur
- Mansueto N, 2021
- Smith V, 2020
- Mahnaz Etehad Tavakol, 2015
- Maurizio Cutolo et al ” Atlas of capillaroscopy in rheumatic diseases” 2010
