ANDRE SYKDOMMER (REV 063-REV 077)
151 Erythema nodosum, knuterosen (REV 080)
Jan Tore Gran and Øyvind Palm
Kjennetegn ved erythema nodosum
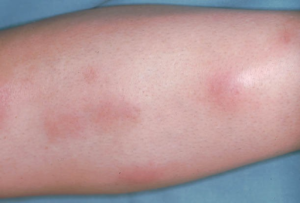
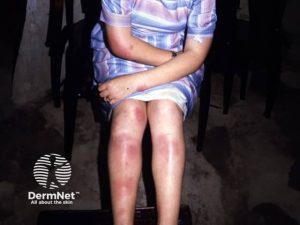
En eller flere ømme rødlige knuter 2-5 cm i diameter på fremsiden av legger (98 %)
Erythema nodosum kan være assosiert med sarkoidose, yersinia-infeksjon, tuberkulose, inflammatorisk tarmsykdom, andre sykdommer eller idiopatisk (ingen relasjon).
Hudmanifestasjoner ved revmatiske sykdommer, legemiddelreaksjoner, maligne sykdommer og psoriasis er omtalt i egne kapitler.
ICD-10: L52
Erythema nodosum er en hudsykdom med potensielle revmatologiske implikasjoner. Revmatologers kunnskap om EN kan være viktig for å sikre nøyaktig diagnose, riktig behandling og optimal håndtering av komplikasjoner.
Definisjon
Erythema nodosum er akutt nodulær, septal pannikulitt med nekroser i fettvev. Tilstanden klassifiseres som en akutt eller tilbakevendende hypersensitivitetsreaksjon på ulike antigener, og kjennetegnes av betente, ømme, røde knuter under huden, ofte på forsiden av leggene. EN kan oppstå ved flere ulike sykdommer:
I revmatologi ses erythema nodosum (EN) oftest ved:
- Løfgrens syndrom/sarkoidose
- Crohns sykdom
- Ulcerøs kolitt (relatert spondyloartritt)
- Yersinia enterocolitica-infeksjon (med reaktiv artritt)
Andre mulig bakenforliggende tilstander er tuberkulose og andre mykobakterier, streptokokkinfeksjon, medikament-reaksjon og oftest Idiopatisk (ca. 50%) (vennligst se mer nedenfor) (Perez-Garza DM, 2021).
Historikk
Erythema nodosum ble først beskrevet av den britiske legen Robert Williams i 1798. Han observerte de karakteristiske røde, ømme knutene på pasientenes legger og bemerket at de ofte oppsto i forbindelse med feber og andre systemiske symptomer. I løpet av 1800-tallet ble det gjort flere observasjoner som koblet EN til ulike underliggende årsaker, inkludert infeksjoner som streptokokker og tuberkulose. I 1866 beskrev den engelske legen Jonathan Hutchinson en sammenheng mellom EN og sarkoidose. I 1937 beskrev den svenske legen Sven Löfgren en spesifikk type sarkoidose som ofte presenterte seg med EN, feber og leddbetennelse (Løfgrens syndrom).
Epidemiologi
Erythema nodosum finnes over hele verden, men med geografiske forskjeller. Kvinner angripes tre-seks ganger oftere enn menn. Personer i alle aldre kan rammes, men den er vanligst mellom 25 og 40 års alder.
Symptomer og sykdomsforløp
EN starter ofte med et prodromalt stadium med feber, ledd- og noen ganger magesmerter over 3-6 dager. Deretter utvikler de erythematøse, ømme knutene seg i løpet av 1-10 dager. Knutene er vanligvis lokalisert på leggene (98 %), men kan også forekomme på knær, lår og underarmer. De er typisk 1-4 cm i diameter, med en viss symmetrisk fordeling. Knuter på underekstremitetene kan forårsake økt smerte når man står, og reaktive ødemer ved anklene er vanlig. Hilus-lymfeknuter i lungene kan være hovne, selv om sarkoidose ikke foreligger.
Hver lesjon tilheles spontant etter ca. 10 dager. De går fra å være lyse røde til mørkere og gulaktige før de gradvis forsvinner uten å etterlate arr (Hafsi W, 2022).
Sykdomsårsaker
EN kan være forårsaket av en rekke tilstander, inkludert:
- Infeksjoner: Disse infeksjonene kan utløse en immunrespons som fører til betennelse i underhudsfettet og utvikling av EN.:
- Bakterier: Chlamydia psittaci et pneumonie. Yersinia enterocolitica. Yersinia pseudotuberkulosis, Tularemi, Tuberkulose, Streptokokker, Salmonella, Rikettsioser (ofte også artritt) som Orientia tsutsugamushi og R. conori
- Soppinfeksjoner: Coccidioidomykose, Histoplasmose: Soppinfeksjoner kan også aktivere immunforsvaret og forårsake EN, spesielt hos immunsvekkede individer.
- Parasittinfeksjoner: Giardia lamblia: Parasitter kan utløse en systemisk inflammatorisk respons som manifesteres som EN.
- Inflammatoriske tilstander:
- Mb. Crohn og ulcerøs kolitt: Inflammatorisk tarmsykdommer kan gi opphav til en rekke ekstraintestinale manifestasjoner, inkludert EN, som følge av systemisk inflammasjon.
- Sarkoidose: Granulomatøs sykdom som kan involvere huden og forårsake EN, som ved Løfgrens syndrom (med artritt).
- Mb. Behçets; Kan gi EN, i tillegg til andre symptomer som munnsår og øyebetennelse.
- Familiær middelhavsfeber: En arvelig tilstand som kjennetegnes av tilbakevendende episoder med feber og betennelse, og som kan være assosiert med EN. Kan også ha erysipelas-liknende lesjoner).
- Medikamenter Visse medikamenter kan utløse en hypersensitivitetsreaksjon som manifesteres som EN:
- Sulfa, acetylsalicylsyre, fenacetin, orale kontraceptiva
- Neoplasmer/Kreft: I sjeldne tilfeller kan kreft være assosiert med EN, muligens på grunn av endringer i immunforsvaret eller produksjon av visse stoffer fra tumoren.
- Graviditet: Hormonelle endringer og immunologiske faktorer under graviditet kan noen ganger utløse EN.
- Idiopatisk (ukjent årsak): I omtrent en tredjedel av tilfellene finner man ingen underliggende årsak til EN, og tilstanden betegnes da som idiopatisk.
Undersøkelser
Anamnesen bør omfatte mulig infeksjonseksponering for blant annet tuberkulose. Feber (familiær middelhavsfeber), blodig diare, abdominal smerte (IBD, infeksjon), dyspne, hoste (sarkoidose), samt svangerskap etterspørres.
Klinisk undersøkelse bør være systematisk med oppmerksomhet for relaterte funn.
Laboratorieundersøkelser bør omfatte celletellinger, CRP, IGRA-test (tuberkulose). En kan vurdere dyrkning fra hals og Strep-test (streptokokker) ved halssmerter, samt virusserologi og avføringsprøver ved mage-tarmsymptomer.
Bildediagnostikk med Rtg eller CT thoraks for å vurdere tegn til sarkoidose
Biopsi fra knute er sjelden nødvendig, men tas i tvilstilfeller.
Differensialdiagnoser
- Infeksjoner i huden, inklusiv erysipelas lar seg vanligvis skille klinisk fra erythema nodosum.
- Vaskulære systemsykdommer som polyarteritis nodosa (PAN) preges av vanligvis av høy systemisk inflammasjon og multiple organ-manifestasjoner.
- Andre former for pannikulitt har vanligvis andre lokalisasjoner og kjennetegn.
- Fistler ved Crohns sykdom og ulike abscesser har annen lokalisering og utvikler seg annerledes.
Behandling
Behandlingen av EN er hovedsakelig symptomatisk og rettet mot den underliggende årsaken.
Non-medikamentelt. Det er en fordel med hvile mens sykdommen er aktiv. Kjølige kompresser kan brukes for å redusere hevelse og ubehag. Noen har nytte av venekompresjon (kompresjonsstrømper) når de skal stå eller gå med symptomer fra underekstremiteter. Oftest går symptomene over av seg selv i løpet av noen uker.
Analgetika som paracetamol tas ved behov. NSAIDs eller kolkisin (1-2 mg/dag) kan forskrives inntil bedring inntreffer, men ved inflammatorisk tarmsykdom (IBD) bør en være spesielt forsiktig med disse, fordi sykdommen kan forverres.
Kortikosteroider som prednisolon brukes vanligvis ikke og er reservert for spesielt alvorlige tilfeller. Behandling av den bakenforliggende tilstand er alltid aktuelt (Hafsi W, 2022; Leung AKC, 2018).
Andre. Kolkisin, dapson, hydroksyklorokin og TNF-hemmere er brukt behandlingsresistente tilfeller (Perez-Garza DM, 2021).
Prognose
Prognosen ved EN er generelt god. I de fleste tilfeller går hudforandringene tilbake av seg selv i løpet av 3-6 uker, uten å etterlate arr. Imidlertid kan leddsmerter og andre symptomer vedvare i flere måneder.
Tilbakefall av EN kan forekomme, spesielt hos personer med underliggende kroniske sykdommer som sarkoidose eller inflammatorisk tarmsykdom. Risikoen for tilbakefall er høyest det første året etter den første episoden (Perez-Garza DM, 2021).
