ANDRE SYKDOMMER (REV 063-REV 077)
192 Nyrer, nyresvikt, nyresykdom og revmatisk sykdom, nefritt, nefropati (REV 132, REV 133, REV 137, REV 138, REV 139, REV 142, REV 143, REV 144, REV 149)
Jan Tore Gran and Øyvind Palm
Nyresykdommer
ICD-10: N17.9 akutt nyresvikt (uspesifisert), N18.9 Kronisk nyresykdom (uspesifisert)
Revmatologi og nefrologi er to medisinske fagfelt som ofte overlapper hverandre. Kunnskap om nyresykdommer er essensielt for leger som spesialiserer seg på revmatologi. Denne kunnskapen er nødvendig for å gi effektiv pasientbehandling, håndtere komplekse pasientforløp, forebygge nyreskade og stille tidlig diagnose:
- Sammenheng mellom revmatiske sykdommer og nyresykdom:
- Visse revmatiske sykdommer, som lupus nefritt og ANCA-assosierte vaskulitter, kan direkte angripe nyrene og forårsake alvorlig nyresykdom.
- Andre revmatiske sykdommer, som revmatoid artritt og psoriasisartritt, kan øke risikoen for å utvikle nyresykdom sekundært gjennom mekanismer som høyt blodtrykk, diabetes og proteinuri.
2. Bivirkninger av revmatologiske medikamenter:
- Mange legemidler som brukes til å behandle revmatiske sykdommer, kan ha potensielle bivirkninger på nyrene.
- Det er derfor viktig for revmatologer å være klar over disse risikoene og kunne overvåke pasientene for tegn på nyreskade.
3. Komorbiditet og komplekse pasientforløp:
- Det er vanlig at pasienter med revmatiske sykdommer også har nyresykdom eller andre komorbiditeter.
- Revmatologer må kunne håndtere disse komplekse pasientforløpene på en effektiv måte, og dette krever en god forståelse av både revmatologi og nefrologi.
4. Forebygging og tidlig diagnose:
- Ved å ha kunnskap om nyresykdommer kan revmatologer bidra til å forebygge nyreskade hos sine pasienter og stille tidlig diagnose dersom nyresykdom oppstår.
- Dette kan forbedre pasientenes livskvalitet og prognose.
Definisjon
Nyrene er avgjørende for å filtrere avfallsprodukter og overflødig væske fra blodet, produsere urin, regulere blodtrykket, væske- og elektrolytt-balansen i kroppen, og produksjon av erythropoietin, 1,25 vitamin D og renin. For filtrasjon og sekresjon er nyrenes glomeruli ansvarlige. Blant revmatiske sykdommer som angriper nyrer relativt ofte er: Systemisk lupus erythematosus (SLE), systemisk sklerose og ANCA-vaskulitt, men også ved artritt-sykdom som revmatoid artritt (RA) og urinsyregikt (vennligst les mer om nyresykdom ved de enkelte diagnosene nederst i dett kapitlet).
Man kan overordnet skille tre typer av nyresykdommer:
- Akutt nyreskade: En plutselig nedgang i nyrenes funksjon som kan oppstå på grunn av dehydrering, infeksjoner, medisiner eller andre faktorer.
- Kronisk nyresykdom: En gradvis nedgang i nyrenes funksjon over tid. Kronisk nyresykdom kan være forårsaket av diabetes, høyt blodtrykk, glomerulonefritt, polycystisk nyresykdom og andre tilstander.
- Nefrotisk syndrom: En tilstand der nyrene lekker proteiner i urinen. Dette kan føre til hevelse i bena og anklene, lavt albuminnivå i blodet og høyt kolesterolnivå.
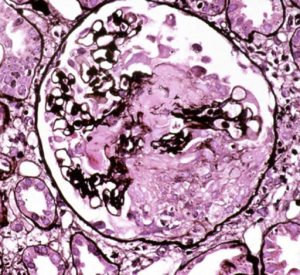
Glomerulum med sentral nekrose og halvmåne-dannelse ved ANCA-vaskulitt. Illustrasjon: Greenhall GH, Salama AD – Clinical kidney journal (2015). CC BY-NC 4.0
Mange av de inflammatoriske revmatiske sykdommene kan medfører slike nyre-manifestasjoner. Iblant er disse milde og uten avgjørende prognostisk betydning, mens ved andre er nyre-manifestasjoner avgjørende for valg av behandling og prognosen.
Symptomer på nyresykdommer
Nyresykdom oppdages ofte sent i forløpet, fordi symptomene initialt er lite fremtredende. Senere i forløpet kan en lettere gjenkjenne: Ødem i bena, anklene og føttene, hyppig vannlating, spesielt om natten, skummende urin, utmattelse, dårlig matlyst, kvalme og oppkast, muskelkramper.
Symptomer på manifest nyresvikt; Ødem skyldes forstyrrelser i væske-, salt- og syre-basebalansen med unormal væske-opphopning. Vanligvis er utskillelsen av protein i urinen høy og albumin/protein i serum derfor lavt.
- Anemi utvikles fordi utskillelsen av erythropoietin (EPO) faller.
- Hevelse rundt øyne (ødem)
- Hjerte-karsykdommer (ved langvarig kronisk nyresvikt)
- Hovne ben (ødem)
- Hud-kløe
- Kvalme, dårlig appetitt og brekninger
- Osteoporose pga. forstyrrelser i omsetningen av vitamin D.
- Tretthet/fatigue
Undersøkelser
Nyresykdommer diagnostiseres vanligvis ved blodprøver og urinprøver.
Anamnese for bakenforliggende årsak og aktuelle symptomer (se ovenfor).
Klinisk evalueres tegn til systemsykdom (systemisk lupus, vaskulitt, infeksjon) eller svikt i andre organer som hjerte, lunger, lever. Også hud, øyne, hørsel og nervesystemet inspiseres. Blodtrykk og perifer puls, samt abdominale stenoselyder (nyrearterier) undersøkes.
Blodprøver omfatter blodprøver med Hb, kreatinin, eGFR, albumin, elektrolytter. Ved glomerulonefritt er ANA, aDNA, anti-basalmembran antistoff og ANCA også aktuelt. Å måle nyrefunksjonen direkte er tidkrevende og vanskelig, så vanligvis estimeres GFR ut fra serum-kreatinin. For å gjøre tolkningen av kreatinin-verdier lettere er det laget ulike formler der en estimerer GFR (eGFR) for ulike kreatinin-verdier hos pasienter med ulik alder og kjønn. For unge, friske personer er normalt GFR i området 120-130 ml/min. Lave verdier av eGFR øker risikoen for raskere fall i nyrefunksjon, og kan også påvirkes av interkurrente ikke-renale tilstander. Derfor bør eGFR <60 ml/min/1.73 m2 kontrolleres innen 3 måneder.
Urinprøver: Hematuri, proteinuri, protein/kreatinin ratio. Kornede sylindre ved urinmikroskopi. Proteinuri kan måles direkte, men kvantitering krever urinsamling over 24 timer. En enklere metode er å måle albumin eller totalprotein i en tilfeldig urinprøve og så vurdere protein-kreatinin ratio. Grovt sett er døgnutskillelsen i milligram 10 ganger ratioen. Proteinuri foreligger ved ratio > 30. ACE-hemmere og A-II blokkere (angiotensin-blokkere) brukes for å redusere proteinutskillelsen og har da protektiv effekt på glomeruli (Praga M, 2002).
Bildediagnostikk gjøres med ultralyd-skanning og røntgen/CT undersøkelser uten kontrastmiddel.
Biopsi fra nyre er ofte et avgjørende diagnostisk verktøy som gir grunnlag for valg av spesifikk behandling og kan gi indikasjoner på prognosen.
-Vevsprøvene fordeles på minst to glass: 1) glass med formalin for lysmikroskopi og immunfluorescens. 2) I tillegg legges vev på 2% glutaraldehyd for elektronmikroskopi.
-Fibrinoid er et ekstracellulært inflammatorisk eksudat (fibrin, serumproteiner, immunaggregater og ekstracellulære matriksproteiner som for eksempel fibronektin).
-Nekrose er neutrofile infiltrater med karyorrhexis (fragmenter av cellekjerner), fibrin eksudater og diskontinuiteter i basalmembranen.
-Hematoksylin-legemer er dannet av degenerert materiale fra cellekjernen. Sees hos bare 25 %, men er diagnostisk for SLE.
-Risiko for større blødninger relatert til nyrebiopsi er funnet å være 2,2% og behov for blodtransfusjon i den sammenheng 1,8% (Lees JS, 2017).
-Kontraindikasjon for biopsi kan foreligge ved hypertoni med systolisk blodtrykk > 160 mmHg.
| Klassifisering av nefritt (International sosciety of nefrology (2003) |
||
| Histologisk klassifikasjon | Histologiske funn | Kliniske kjennetegn |
| Klasse I | Minimal mesangial LN. Det sees normale glomeruli ved lysmikroskopi med mesangiale (mesangial-cellene er karenes støtteceller) depoter ved lmmunfluorescens | Minimale, ikke indikasjon for biopsi |
| Klasse II | Mesangial proliferative LN. Mesangial hyper-cellularitet. | Hematuri, lavgradig proteinuri; nyresvikt, nefrotisk syndrom er uventet |
| Klasse III | Fokal LN. Rammer <50% av glomeruli. Celleproliferasjon, lymfocyttinfiltrater, halvmåner. | Hematuri, proteinuri, nyresvikt. Nefrotisk syndrom er ikke uvanlig. |
| Klasse IV | Diffus LN. Rammer >50% av glomeruli. | Hematuri, proteinuri, nyresvikt. Nefrotisk syndrom er ikke uvanlig. |
| Klasse V | Membranøs LN. Gir ofte nefrotisk syndrom. Hematuri sjelden. Evt. hypertensjon. Behandles ofte med ciclosporin A. Man ser ofte kombinasjon av klasse V og III, samt klasse V og IV. | Proteinuri, ofte nefrotisk syndrom;. Hematuri forekommer. Nyresvikt er uvanlig. |
| Klasse VI | Avansert sklerotisk LN. 90% eller flere av glomeruli er skleroserte. | Nyresvikt. Proteinuri og hematuri er vanligvis tilstede. |
Weening JJ . J Am Soc Nephrol 2004. Almaani S, Meara A, 2017 |
||
Behandling av nyresykdommer
Behandling avhenger av typen og alvorlighetsgraden av nyresykdommen. Behandlingsalternativene kan inkludere:
- Et sunt kosthold med lite salt og proteiner kan bidra til å beskytte nyrene.
- Medikamenter som kontrollerer blodtrykket, blodsukkeret, kolesterolnivået og andre risikofaktorer for nyresykdom.
- Dialyse er en kunstig måte å fjerne avfallsprodukter og overflødig væske fra blodet når nyrene ikke fungerer som de skal.
- En nyretransplantasjon er en kirurgisk prosedyre der en frisk nyre transplanteres fra en donor til en person med nyresvikt.
Potensielt reversible årsaker til akutt nyresykdom som infeksjoner, medikamenter, hypotensjon, hypotensjon korrigeres så langt som mulig. Glomerulonefritt kan trenge immunsuppressive medikamenter, mens ved akutt interstitiell nefritt kan kortikosteroider hjelpe noen. Postrenal obstruksjon kan trenge kirurgisk behandling, slik som ved prostatahypertrofi eller tumor, mens uretersten kan knuses.
Ved kronisk nyresykdom er det viktig å være forsiktig med bruk av intravenøs kontrastmiddel og nefrotoksiske medikamenter som NSAIDs og aminoglykosid-antibiotika. Restriksjon i natriuminntak og tiltak mot høyt serumkalium kan være nødvendig. Også substitusjon av hormonene erythropoietin, 1,25 vitamin D kan være nødvendig. Ved langt kommet kronisk nyresvikt bør en også være oppmerksom på at metabolsk acidose er vanlig. Denne kan resultere i osteopeni eller osteoporose, økt proteinkatabolisme og sekundær hyperparathyreoidisme. Tilskudd av bikarbonat kan da være nødvendig. Også risikoen for kardiovaskulær sykdom øker ved kronisk nyresvikt, slik at andre risikofaktorer bør minimaliseres.
Revmatologiske pasienter med akutt nyresvikt vurderes i samarbeid med nefrolog. Også ved kronisk nyresvikt bør nefrolog konsulteres, i hvert fall dersom GRF er < 30 ml/min/1.73 m2.
Litteratur: Goyal A, 2021 (akutt nyresvikt). Vaidya SR, 2021 (kronisk nyresykdom).
Indikasjoner for henvisning til nefrolog
Læringsmål REV 137. Revmatologen skal under supervisjon kunne vurdere hvilke pasienter som skal henvises til videre oppfølging av spesialist i nyresykdommer samt hastegrad av oppfølging
Beslutningen om å henvise en pasient til en spesialist i nyresykdommer bør tas av en lege basert på den individuelle pasientens behov. Pasientgrupper med nyresykdom som bør henvises til spesialist i nyresykdommer:
1. Akutt nyreskade
- Alle pasienter med akutt nyreskade, uavhengig av årsak eller alvorlighetsgrad.
- Pasienter med raskt progredierende nyresvikt.
- Pasienter med andre komplikasjoner, som sepsis, hjertesvikt eller lungesvikt.
2. Kronisk nyresykdom:
- Pasienter med kronisk nyresykdom i stadium 3 (vennligst se gradering i avsnittet om kronisk nyresykdom nedenfor) eller mer avansert.
- Pasienter med raskt progredierende nyrefunksjonsnedsettelse.
- Pasienter med komplikasjoner, som anemi, elektrolyttforstyrrelser, kardiovaskulær sykdom eller uremi.
- Pasienter som planlegger graviditet.
3. Andre tilstander som kan påvirke nyrene:
- Pasienter med diabetes og nefropati.
- Pasienter med høyt blodtrykk og nefropati.
- Pasienter med glomerulonefritt.
- Pasienter med interstitiell nefritt.
- Pasienter med polycystisk nyresykdom.
- Pasienter med nyrestein.
- Pasienter med medfødt nyresykdom.
- Pasienter som bruker nefrotoksiske medisiner.
4. Pasienter med uavklart diagnose:
- Pasienter med uforklarlig proteinuri eller hematuri.
- Pasienter med uforklarlig nedsatt nyrefunksjon.
- Pasienter med elektrolyttforstyrrelser som kan være forårsaket av nyresykdom.
5. Pasienter som trenger dialyse eller nyretransplantasjon:
- Alle pasienter som trenger dialyse.
- Alle pasienter som vurderes for nyretransplantasjon.
Nyresvikt
Læringsmål REV 144. Revmatologen skal selvstendig kunne påvise og reversere pre- og postrenale årsaker til akutt nyreskade og eliminere andre bakenforliggende årsaker, herunder medikamenter, infeksjoner og toksiner.
ICD-10: N19
-Akutt nyresvikt
Akutt nyresvikt er en brå reduksjon av nyrenes funksjon til å filtrere avfallsstoffer fra blodet. Dette kan oppstå i løpet av timer eller dager, og kan være livstruende dersom det ikke behandles. Opphopning av avfallsstoffer, inkludert medikamenter og væske, kan føre til elektrolyttforstyrrelser og uremi. Heldigvis kan akutt nyresvikt være reversibel med riktig behandling.
Nyrefunksjonen kan måles ved glomerulær filtrasjonsrate (GFR). Definisjon en av akutt nyresvikt er ikke entydig, men det er foreslått følgende tre alternativer: økende serum-kreatinin på 26.5 mikromol/L eller mer eller økning 1,5 ganger utgangsverdien i løpet av 7 dager eller urinvolum mindre enn 0,5mL/kg/time over minst 6 timer.
Tilstander som kan forårsake akutt nyresvikt omfatter:
Dehydrering, blodtap, sjokk, hjertesvikt, infeksjoner, glomerulonefritt, interstitiell nefritt, akutt tubulær nekrose, nyrestein, prostatahyperplasi og svulster.
Patofysiologisk kan en dele nyresvikt inn i pre-renal, (intra)-renal og post-renal svikt. Renal krise er omtalt i kapitlet om systemisk sklerose.
Klassifisering. Akutt nyresvikt kan klassifiseres i tre hovedgrupper basert på hvor problemet oppstår:
- Prerenal nyresvikt: Skyldes redusert blodtilførsel til nyrene. Hypoperfusjon kan forårsakes av hypovolemi, hypotensjon, arteriestenoser som ved Takayasus arteritt og aterosklerose eller disseksjoner ved fibromuskulær dysplasi, segmental arteriell mediolyse og aneurismer. Enkelte medikamenter, som NSAIDs, kalsineurin hemmere og jodholdige kontrastmidler, kan også bidra til prerenal nyresvikt.
- Intrarenal nyresvikt: Skyldes sykdom eller skade i selve nyrene, enten i glomeruli (filtreringssystemet) eller tubuli (kanalsystemet). Dette kan omfatter akutt interstitiell nefritt for eksempel ved autoimmune sykdommer (SLE), glomerulonefritt ved SLE, Goodpastures sykdom, Henoch-Schönlein purpura, kryoglobulinemi og post-infeksiøs glomerulonefritt, akutt tubulær nekrose/renal iskemi ses ved rabdomyolyse eller aminoglykosider og intratubulær obstruksjon (ved myelomatose, tumorlysesyndrom eller toksiner).
- Postrenal nyresvikt: Skyldes ureterobstruksjon, vanligvis på grunn av nyrestein, svulster eller forstørret prostata. Innen revmatologi kan retroperitoneal fibrose, som i noen tilfeller er assosiert med IgG4 relatert sykdom, også føre til postrenal nyresvikt.
Symptomer og diagnostikk
Symptomene på akutt nyresvikt kan variere, men inkluderer ofte redusert urinproduksjon, hevelser, elektrolyttforstyrrelser og forhøyet kreatininnivå i blodet.
Undersøkelser: Diagnostikk gjøres ved anamnese, klinisk undersøkelse, blodprøver om omfatter nyrefunksjonsprøver, urinprøve og bildediagnostikk med ultralyd.
Behandling av akutt nyresvikt
Behandlingen avhenger av årsaken og alvorlighetsgraden. Målet er å gjenopprette normal nyrefunksjon og forebygge komplikasjoner. Behandlingen kan inkludere:
- Væsker og elektrolytter: Intravenøs væske og elektrolytter for å korrigere væskebalansen og elektrolyttforstyrrelsene.
- Behandling av underliggende årsak:
- Seponering av medikamenter som kan forårsake AKI
- Fjerning av toksiner
- Behandling av infeksjoner, høyt blodtrykk, hjertesvikt eller andre underliggende tilstander
- Kirurgi for å fjerne nyrestein, svulster eller behandle prostataforstørrelse
- Dialyse: Kan være nødvendig i alvorlige tilfeller for å erstatte nyrenes funksjon midlertidig.
Forebygging av akutt nyresvikt: Det er viktig å drikke nok væske, spesielt i varmt vær eller ved kraftig aktivitet. Høyt blodtrykk korrigeres. Diabetes følges tett opp. Medikamenter som kan skade nyrene unngås. Det er viktig å behandle infeksjoner raskt .
Litteratur:
–Akutt tubulointerstitiell nefritt, akutt glomerulonefritt
Akutt tubulointerstitiell nefritt og akutt glomerulonefritt er to typer akutt nyresykdom som kan forårsake plutselig reduksjon i nyrefunksjonen.
—Akutt tubulointerstitiell nefritt
Sykdomsårsaker. Tilstanden kan være forårsaket av infeksjoner, allergiske reaksjoner, medisiner, toksiner og autoimmune sykdommer.
Symptomer omfatter: feber, utslett, muskelsmerter, leddsmerter, kvalme, oppkast og diaré.
Undersøkelser. Blodprøver kan vise nedsatt nyrefunksjon, elektrolyttforstyrrelser og anemi. Urinprøve kan påvise proteiner, erytrocytter og leukocytter. Ultralyd av nyrene kan vise ødematøse nyrer.
Behandling avhenger av den underliggende årsaken og kan inkludere antibiotika ved infeksjoner, medikamenter mot allergiske reaksjoner eller autoimmune sykdommer.
—Akutt glomerulonefritt
Sykdomsårsaker: Streptokokkinfeksjoner, autoimmune sykdommer, virusinfeksjoner og genetiske faktorer.
Symptomer på akutt glomerulonefritt kan være: Ødem i ben, ankler og føtter, skummende urin, blod i urinen (hematuri), hypertoni, utmattelse, kvalme og oppkast.
Undersøkelser: Blodprøver kan vise nedsatt nyrefunksjon, elektrolyttforstyrrelser og anemi. Urinprøver kan vise proteiner, erytrocytter og leukocytter. Ultralyd av nyrene kan vise ødem i nyrene. En nyrebiopsi kan være nødvendig for å diagnostisere tilstanden.
Behandlingen avhenger av årsaken og kan inkludere: Medikamenter mot infeksjoner, autoimmune sykdommer eller hypertoni. I noen tilfeller kan dialyse eller nyretransplantasjon være nødvendig.
IgA nefropati er den vanligste form for primær glomerulonefritt og ofte årsak til nyresvikt hos unge voksne. Menn rammes oftere enn kvinner. Undersøkelsesfunn varierer mellom tilfeldig påvist hematuri, makroskopisk hematuri etter en luftveisinfeksjon til hypertensjon, proteinuri og nyresvikt. Vedvarende mikroskopisk hematuri tilsier derfor henvisning til nefrolog som tar stilling til indikasjon for nyrebiopsi som er sentral i diagnostikken. Tradisjonelt har en vært tilbakeholden med bruk av immunsuppressive medikamenter ved IgA-nefropati, men det er individuelle forskjeller og nye behandlingsformer er under utprøving som nefrologen tar stilling til (Haaskjold YL, 2022).
–Nefrotisk syndrom
ICD-10; N04
-Manifest glomerulær nyresykdom:
- Protein/Kreatinin) ratio mer enn 300.
-Terminal nyresvikt / End Stage Renal Disease (ERD):
- GFR <15 eller behov for dialyse i minsts 30 dager.
-Renal tubulær acidose
Renal tubulær acidose er en sjelden tilstand der nyrene ikke klarer å skille ut syre effektivt, noe som fører til opphopning av syre i blodet (metabolsk acidose). Renal tubulær acidose kan forekomme ved Sjøgrens syndrom og, i sjeldne tilfeller, ved SLE. De fleste har type 1 (hypokalemisk), mens noen få har type 4 (hyperkalemi). Diagnostisk kan en bruke furosemid- eller ammonium test. pH i urin vil være > 5,5 i flere målinger, og samtidig kan det sees metabolsk acidose (serum bikarbonat < 21mmol/l og urin citrat/kreatinin ratio < 0,1).
-Kronisk nyresvikt
Læringsmål REV 134. Revmatologen skal selvstendig kunne identifisere og klassifisere grad av kronisk nyresykdom.
Læringsmål REV 135. Revmatologen skal kjenne prinsippene for hvordan begrense videre progresjon av kronisk nyresykdom. Ha kunnskap om komplikasjoner av kronisk nyresykdom, herunder kardiovaskulær sykelighet.
Definisjon. Kronisk nyresykdom er en tilstand der nyrenes funksjon gradvis reduseres over tid. Dette kan skyldes en rekke underliggende årsaker, inkludert: diabetes, høyt blodtrykk, glomerulonefritt, polycystisk nyresykdom og andre tilstander. kan føre til en rekke komplikasjoner, inkludert hjerte- og karsykdom, anemi, elektrolyttforstyrrelser og uremi.
Kronisk nyresvikt defineres som en estimert glomerulær filtrasjonsrate (eGFR) under 60 ml/min/1,73 m2 som har vart i minst tre måneder, uavhengig av årsak.
De vanligste årsakene til kronisk nyresvikt er: Diabetes mellitus type 2, diabetes mellitus type 1 og hypertensjon (nefrosklerose). Andre, mindre vanlige årsaker inkluderer glomerulonefritt, vaskulitt og tubulointerstitiell nefritt.
Komplikasjoner. Kronisk nyresvikt oppdages ofte sent i forløpet, uten forutgående mistanke om nyresykdom, eller i forbindelse med helseundersøkelse, der forhøyet blodtrykk eller protein i urinen gir mistanke om nyresykdom.
- Kardiovaskulær sykdom: Økt risiko for hjerteinfarkt, hjerneslag og andre kardiovaskulære hendelser.
- Anemi: Nedsatt produksjon av erytropoietin i nyrene kan føre til anemi.
- Elektrolyttforstyrrelser: Nyrene spiller en viktig rolle i reguleringen av elektrolytter i kroppen, og CKD kan føre til ubalanse i nivåene av natrium, kalium, kalsium og fosfat.
- Uremi: Opphopning av avfallsstoffer i blodet, som kan gi en rekke symptomer og være livstruende.
| Gradering av nyreskade: Nyreskade graderes basert på eGFR og tilstedeværelse av andre tegn på nyreskade, som proteinuri (protein i urinen). |
||
| Stadium | Gradering | Glomerulær filtrasjonsrate (ml/min/1,73 m2) |
| 1 | Nyreskade | >90 + skade |
| 2 | Lett redusert nyrefunksjon | 60-90 + skade |
| 3 | Moderat nedsatt nyrefunksjon | 30-60 ± skade |
| 4 | Alvorlig nedsatt nyrefunksjon | 15-30 ± skade |
| 5 | Terminal nyresvikt (ERD) | <15 ± skade Behov for dialyse / transplantasjon |
Behandling og forebygging.
Kronisk nyresvikt er en progressiv sykdom som kan føre til behov for dialyse eller nyretransplantasjon. Behandlingen fokuserer på å bremse sykdomsprogresjonen, håndtere komplikasjoner og forbedre livskvaliteten.
- Medikamentell behandling: Medikamenter mot høyt blodtrykk, diabetes, anemi og andre komplikasjoner.
- Kosthold: Et sunt kosthold med redusert inntak av salt og protein kan bidra til å beskytte nyrene.
- Dialyse eller transplantasjon: Ved terminal nyresvikt kan dialyse eller nyretransplantasjon være nødvendig for å opprettholde livet.
Forebygging av kronisk nyresykdom:
- God blodtrykkskontroll
- God blodsukkerkontroll ved diabetes
- Unngå medikamenter som kan skade nyrene
- Rask behandling av infeksjoner
- Sunt kosthold og regelmessig fysisk aktivitet
Samarbeid med nefrolog
Revmatologer samarbeider ofte med nefrologer (nyrespesialister) for å sikre optimal utredning og behandling av pasienter med kronisk nyresykdom.
–Akutt forverring av kronisk nyresykdom
Læringsmål REV 139. Revmatologen skal ha kunnskap om akutt på kronisk nyresykdom og under supervisjon kunne behandle dette.
Læringsmål REV 145. Revmatologen skal ha kunnskap om diagnostikk og behandling ved akutt forverring av kronisk nyresykdom.
-Definisjon. Akutt forverring av kronisk nyresykdom er en plutselig nedgang i nyrefunksjonen hos en person som allerede har kronisk nyresykdom. Denne tilstanden kan være livstruende og krever rask diagnose og behandling.
-Årsaker: Dehydrering er den vanligste årsaken til akutt forverring av kronisk nyresvikt. Andre årsaker omfatter: infeksjoner, som urinveisinfeksjoner eller lungebetennelse, noen medisiner, som NSAIDs og ACE-hemmere og hjertesvikt. Trombose i nyrene kan blokkere blodtilførselen og føre til akutt nyresvikt.
-Symptomer omfatter utmattelse (fatigue), kvalme og oppkast, ødemer, nedsatt urinproduksjon, konsentrasjonsvansker, forvirring, muskelkramper og koma (i alvorlige tilfeller).
-Undersøkelser. Anamnese på forutgående sykdom, medikasjon og dehydrering. Klinisk undersøkelse med generell status, inkludert blodtrykk og vurdering av ødemer. Blodprøver med kreatinin og estimert glomerulær filtrasjonsrate (eGFR) for å vurdere nyrefunksjonen, samt kontroll av elektrolytter. Urinprøver Undersøkelse for proteiner eller blod i urinen. Ultralyd kan brukes til å undersøke nyrene og se etter tegn til blokkeringer eller andre patologiske funn.
Behandling av akutt forverring av kronisk nyresvikt avhenger av årsaken og alvorlighetsgraden. Behandlingsalternativene kan inkludere: Intravenøs væske og elektrolytter kan brukes til å rehydrere pasienten og korrigere elektrolyttforstyrrelser. Medikamenter brukes til å behandle eventuelle infeksjoner, hypertoni og andre underliggende årsaker. Medikamenter som kan forverre nyrefunksjonen bør seponeres eller justeres. Dialyse kan være nødvendig for å midlertidig erstatte nyrefunksjonen ved alvorlig nyresvikt. Nyretransplantasjon: Kan være en langsiktig løsning for pasienter med irreversibel nyresvikt.
Profylakse. Det er mulig å forebygge akutt forverring av kronisk nyresvikt. Noen viktige forebyggende tiltak inkluderer: Kontroll av blodtrykket som bør holdes under 130/80 mmHg. Personer med diabetes og kronisk nyresvikt bør holde blodsukkeret innenfor anbefalte målverdier. Et kosthold med lite salt og proteiner kan bidra til å beskytte nyrene. Regelmessig fysisk aktivitet kan bidra til å senke blodtrykket og forbedre den generelle helsen. Røyking og overdrevent alkoholinntak kan forverre nyresvikten. Tiltak for å opprettholde pasientens etterlevelse/compliance for forskrevet medikasjon og livsstil bør alltid vurderes.
Hypertensjon
Læringsmål REV 140. Revmatologen skal under supervisjon kunne utrede og behandle pasienter med hypertensjon. Under supervisjon kunne diagnostisere og behandle hypertensive kriser, herunder oftalmoskopi for å identifisere papilleødem. Under supervisjon kunne utrede sekundære årsaker til hypertensjon, samt identifisere og forebygge endeorganskade ved hypertensjon.
Medikamenter og nyresykdom
Læringsmål REV 142. Revmatologen skal ha god kunnskap om hvordan farmakokinetiske og farmakodynamiske forhold endres ved nyresykdom. Selvstendig kunne foreta medisinjustering ut fra kjennskap til nyrefunksjon og legemiddelets elimineringsprofil/nefrotoksisitet.
Læringsmål REV 149. Revmatologen skal ha kunnskap om farmakokinetiske og farmakodynamiske forhold ved nyresykdom. Selvstendig kunne foreta medisinjustering ut fra kjennskap til nyrefunksjon og legemiddelets elimineringsprofil/ nefrotoksisitet.
Plasmaferese
Læringsmål REV 141. Revmatologen skal ha kjennskap til indikasjoner for og gjennomføring av plasmaferese.
Renal krise
Læringsmål REV 140. Revmatologen skal under supervisjon kunne utrede og behandle pasienter med hypertensjon. Under supervisjon kunne diagnostisere og behandle hypertensive kriser, herunder oftalmoskopi for å identifisere papilleødem. Under supervisjon kunne utrede sekundære årsaker til hypertensjon, samt identifisere og forebygge endeorganskade ved hypertensjon.
- Renal krise er omtalt i kapitlet om systemisk sklerose.
Sykdommer assosiert med nyresykdom
Amyloidose
Sekundær amyloidose (AA) kan oppstå ved inflammasjon over tid ved mange revmatiske sykdommer som revmatoid artritt (RA), ankyloserende spondylitt (Bekhterevs), familiær Middelhavsfeber (FMF), men også Crohns sykdom, ulcerøs kolitt, tuberkulose, osteomyelitt, bronkiektasier og noe typer malign sykdom (Hodgkins lymfom). Typisk er ekstracellulært nedslag av amyloide fibriller sammensatt av fragmenter av serum amyloid A (SSA) protein. Proteinutskillelse er typisk. Denne kan øke over tid slik at nefrotisk syndrom med hypoproteinemi med ødemer kan utvikle seg (Lachmann HL, NEJM, 2007). Vennligst les om amyloidose i eget kapittel
ANCA-vaskulitt (GPA, MPA, EGPA)
Ved ANCA-vaskulitt kan nyresvikt forårsakes av pauciimmun nekrotiserende glomerulonefritt med halvmåner og ved raskt progredierende glomerulonefritt (RPGN, rapid progressive glomerulonephritis) (Falk RJ, 1990). Den pauciimmun glomerulonefritten er forskjellig fra lupusnefritt (se ovenfor) ved at immunglobulin-nedslag eller komplement er fraværende. Vennligst les om mikroskopisk polyangiitt (MPA), granulomatøs polyangiitt (GPA) og eosinofil granulomatøs polyangiitt (EGPA) i egen kapitler der nyre-manifestasjoner også er omtalt.
Antifosfolipid syndrom og TTP/HUS og nyrene
Akutt nyresvikt utvikles oftest I relasjon til kapillære mikrotromber ved TTP/HUS eller tromber i nyrearterier eller vener. Vennligst se kapitlet om antifosfolipid syndrom
ankyloserende SpA (Bekhterevs) og psoriasisartritt og nyrene
IgA nefropati kan påvises en sjelden gang ved SpA. Ankyloserende spondylitt (Bekhterevs) med lang sykdomsvarighet er assosiert med amyloidose i nyrer (Singh, G, 2007).
IgA-Vaskulitt (Henoch-Schönlein) og nyrene
Nyreaffeksjonen varierer. Blant barn angripes nyrer vanligvis kortvarig og mildt, selv om alvorlige former også er beskrevet. Voksne med IgA vaskulitt får oftere mer manifest nyre-affeksjon. Typisk påvises mikroskopisk-makroskopisk hematuri og lavgradig proteinuri. Sjeldnere utvikles nefrotisk syndrom (vennligst se definisjon ovenfor). Nyre-manifestasjoner kan oppstå før hud-symptomer.
Histologisk ses IgA nefritt med et varierende morfologisk bilde, fra fokal mesangial proliferativ glomerulonefritt til nekrotiserende form med halvmåne dannelse. Mest typisk er mesangialt IgA nedslag (Niaudet P, 1993). IgA-vaskulitt / Henoch-Schönlein er beskrevet i eget kapittel
Kryoglobulinemi vaskulitt og nyre-manifestasjoner
Ved kryoglobulinemi kan nefritt, hypertensjon og nefrotisk syndrom forekomme Progresjon til nyresvikt er beskrevet hyppigst blant menn og eldre personer. Nyrebiopsi viser oftest ved type II mixed kryoglobulinemi en membran-proliferativ glomerulonefritt med markert infiltrasjon av neutrofile leukocytter og monocytter og dobbelt-kontur av basalmembraner («fingerprints») ved elektronmikroskopi.
MCTD og nyresykdom
Membranøs glomerulopati eller mesangial proliferative glomerulonefritt er de vanligste nyremanifestasjonene ved MCTD. Diffus proliferative glomerulonefritt, vaskulær eller glomerulær sklerose er sjeldnere. Klinisk påvises proteinuri, sjeldnere erytrocytturi. Nefrotisk syndrom og kronisk nyresvikt er beskrevet, men ved slike symptomer er SLE viktig å utelukke (Maldonado ME, 2008). Noen med MCTD har systemisk sklerose-lignende sykdom og kan utvikle skleroderma renal krise.
Polyarteritis nodosa (PAN)
Polyarteritis nodosa (PAN) er ofte ledsaget av hypertensjon. Redusert nyrefunksjon er sannsynligvis forårsaket av iskemisk nefropati. Angiografi kan påvise multiple stenoser og mikroaneurismer i viscerale- eller nyrearterier. Nyreinfarkter og parenkym-arr på grunn av arterielle stenoser medfører nyresvikt. Ruptur av aneurismer er sjelden, men kan forårsakes av nyrebiopsi. (Lhote F. 1998).
Medikamenter
- Medikamenter kan forårsake nyreskade. Vennligst les om medikamenter og nyrer i eget kapittel.
Revmatoid artritt (RA) og nyresykdom
Glomerulonefritt er sjelden ved revmatoid artritt (RA). Mesangial proliferativ, membranøs glomerulonefritt og halvmåne-glomerulonefritt er beskrevet, men vanligvis uten klinisk betydning (Karie S, 2008). Også IgA nefropati er også beskrevet. Man kan påvise proteinuri og isolert hematuri. Sekundær amyloidose og medikamentindusert nyreskade er de vanligst årsaker til redusert nyrefunksjon ved RA.
Sjøgrens syndrom og nyremanifestasjoner
Ved Sjøgrens syndrom ses akutt interstitiell nefritt som kan skyldes nedsalg av immunkomplekser langs tubulær basalmembran, slik som ved SLE. En bør diagnostisk vurdere om sekundært Sjøgrens syndrom ved SLE foreligger. Urin og nyrebiopsi for nærmere avklaring kan være aktuelt.
Ved primært Sjøgrens syndrom kan en histologisk finne nefritt med kronisk fokal lymfocytoplasmatiske infiltrater, hovedsakelig T-lymfocytter. Glomerulær skade er uvanlig. Urinen kan være nærmest normal med bare lett proteinuri eller leukocytturi. Renal tubulær acidose, glykosuri tross normalt blodsukker, Nefrogen diabetes insipidus og Fanconi syndrom (renal tubulær acidose, glykosuri, aminosyreuri) (Bossini N, Savoldi S, 2001; Maripuri S, Grfande JP, 2009). Tubulo-interstitell nefritt kombinert med uveitt refereres som TINU syndrom (Amaro D, 2020).
Systemisk lupus (SLE) og nyresykdom
Blant alle SLE-pasienter har 16 % nefritt ved sykdomsdebut. Komplikasjonen utvikles oftest innen de tre første sykdomsårene. Klinisk vil 30-50 % ha nyreaffeksjon etter 5 år. Ved autopsi eller ved elektronmikroskopi har omtrent alle forandringer i glomeruli. Mest utsatt er asiater og sorte med anti-DNA og/eller antifosfolipid-antistoff. Vennligst les om nyre-manifestasjon ved SLE i kapittelet om SLE (blant voksne).
Systemisk sklerose, diffus form
Ved systemisk sklerose påvises nyre-manifestasjon hos 60-80% i autopsi-studier (Progorevisi A, 2006). Milde symptomer og funn, slik som lavgradig proteinuri, hypertensjon eller lett forhøyet serum-kreatinin er vanligvis ikke alvorlige symptomer og sjeldent tegn på progredierende nyresvikt.
Skleroderma renal krise (SRC) / nyrekrise er derimot svært alvorlig og manifesterer seg hos 10-20% blant dem med diffus form av systemisk sklerose innen første fem år av sykdommen (Penn H, Howie AJ, 2007). Høye doser (>15mg/d) av prednisolon eller tilsvarende kortikosteroider, ciclosporin A og forekomst av anti-RNA polymerase III antistoff er klare risikofaktorer. Skleroderma renal krise er en form for trombotisk mikroangiopati i likhet med TTP/HUS og malign hypertensjon. ACE hemmere er viktigste medikamenter i behandlingen av SRC. Vennligst les mer om SRC i kapittelet om systemisk sklerose
Takayasus arteritt
Takayasus arteritt er sjelden assosiert med glomerulonefritt, i så fall mild mesangial proliferasjon. Nyrearterie-stenoser er derimot en vanlig komplikasjon som kan medføre redusert nyre-perfusjon og hypertoni (Chugh KS,1992). AA amyloidose er en sjelden komplikasjon etter langvarig inflammasjon.
TINU syndrom
Assosiert med uveitt og andre øye-manifestasjoner. Mer i eget kapittel om TINU syndromet
For vel 50 år siden var urinsyregikt en av de vanligst årsakene til nyresvikt blant middel-aldrende menn. Bedre helse og effektiv medikamentell forebygging gjør at massiv forhøyet urinsyre i serum som overbelaster nyrenes filtrasjonsrate og medfører akutt nefropati sjelden ses uten spesiell bakenforliggende årsak. Typisk er celledød som fri-setter urinsyre ved kreft-behandling (lymfom, myeloproliferative sykdommer). Urinsyre krystaller i nyre-tubuli kan blokkere og medføre tubulær nekrose, inflammasjon og akutt nyresvikt. Nyrene er forstørret og ved ultralyd fremstår de som lyse. Nyresten er vanligere ved hyperuremiske syndromer som Lesch-Nyhan syndrom, glycogenosid type I/glycogen lagringssykdom type I (Jureca A, 2009).
Litteratur
Goyal A, 2023 (akutt nyresvikt)
Vaidya SR, 2022 (kronisk nyresykdom)
