ARTRITT (REV 006-REV 020)
29 Palindrom revmatisme, palindrom artritt og Intermitterende hydrops (IH)(REV 008)
To sjeldne årsaker til episoder med artritt
Øyvind Palm and Jan Tore Gran
Kjennetegn på palindrom revmatisme
Episoder med markert artritt som kommer og går over tid.
Omtrent 1/3 utvikler revmatoid artritt. De fleste har anti-CCP antistoff i blodet i forkant.
Definisjon
Palindrom artritt er et sjeldent syndrom som er preget av episoder med akutt artritt. Symptomene ligner på revmatoid artritt, men de forsvinner helt mellom anfallene. Noen pasienter med palindrom artritt utvikler senere revmatoid artritt. De fleste har a-CCP som biomarkør i blodet.
Det er omdiskutert om palindrom revmatisme er en del av revmatoid artritt-spekteret fordi 50-67% utvikler denne sykdommen i forløpet (L. Ellingwood, 2019).
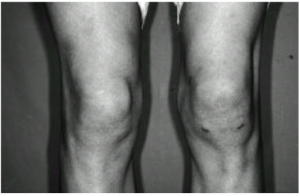
Intermitterende hydrops/Intermittent hydrathrosis (IH) er en seronegativ tilstand med periodisk inflammasjon med hydrops i knærne.
Historie
Palindrom revmatisme ble først i 1944 beskrevet av Hench og Rosenberg (Hench P, Rosenberg EF 1944). I den første longitudinale studien av palindrom revmatisme beskrev Ansell og Bywaters at 18 av 28 pasienter (64%) progredierte til revmatoid artritt i løpet av 8 år, noe som også i ettertid har vist seg å holde stikk (Ansell BM, Bywaters EG. Palindromic rheumatism. Annals of the rheumatic diseases. 1959). Navnet “palindrom” henspiller på at tilstanden kommer og går, likt et palindrom som er et ord eller en setning som leses likt fra begge ender (f.eks. “madam”).
Sykdomsårsak
Den nøyaktige årsaken til palindrom revmatisme/artritt er ukjent. Genetiske faktorer, autoimmunitet og infeksjoner er mulige bidragsytere. Det er tidligere funnet at genetiske disposisjoner (HLA-DR SE alleler) er de samme som ved revmatoid artritt (Maksimowych WP, 2002), mens nyere studier bestrider dette (Zheng C, 2023). Økt forekomst også av MEFV genet som forårsaker familiær middelhavsfeber er funnet hos 12% (Canete JD, 2007). Dette kan indikere en overlapp mot autoinflammatorisk sykdom og være årsaken til at noen har god effekt av kolkisin.
Forekomst
Palindrom artritt er en sjelden sykdom, og rammer oftest kvinner i ung til middelalder. I en studie fant en at palindrom revmatisme utgjorde mindre enn 3% av alle inflammatoriske sykdommer (Gonzalez‐Lopez L, 1999). Palindrom revmatisme forekommer også en sjelden gang blant barn (Butbul-Aviel 2018).
Symptomer
- Episodisk artritt, uten prodromer i ett eller flere ledd og med uberegnelige intervaller.
- Alle Iedd kan angripes, gjerne forskjellige fra gang til gang. Vanligst er artritt i håndledd, MCP-ledd og PIP-ledd. Ledd-distribusjonen tilsvarer dermed revmatoid artritt.
- Symptomene kan være preget av mer periartikulær inflammasjon i bløtdeler sammenlignet med revmatoid artritt. Dette skal ha vært årsaken til at Hench og Rosenberg opprinnelig valgte begrepet “palindrom revmatisme” og ikke “palindrom artritt”.
- Ofte tenosynovitt/tendinitter i tillegg.
- Hvert artrittanfall varer fra timer til 2 uker.
- Mellom anfallene er pasienten i komplett remisjon og har da normale akuttfase reaktanter.
Undersøkelser
Anamnesen dekker tidligere symptomer på artritt og kjente disponerende faktorer som slektsanamnese, kjent a-CCP eller revmafaktorer (RF) i blodet.
Klinisk vurderes hver enkelt ledd og en gjør en generell undersøkelse for å kartlegge helsetilstanden, samt eventuelle ekstraartikulære manifestasjoner
I blodprøver påvises oftest forhøyet CRP og SR ved anfall, med normalisering i mellomtiden. Revmafaktorer (RF) og anti-CCP antistoff er ofte vedvarende forhøyet, som ved revmatoid artritt.
Bildediagnostikk viser fravær av varig leddskade, forutsatt at pasienten ikke har utviklet seg revmatoid artritt.
Differensialdiagnoser
Disse tilstandene kan alle presentere seg med episodiske leddsymptomer, og dermed etterligne palindrom revmatisme, noe som understreker viktigheten av grundig differensialdiagnostikk i revmatologisk praksis:
- Kroniske virusinfeksjoner (hepatitt C, hepatitt B, HIV, parvovirus): Kan forårsake leddbetennelse med fluktuerende symptomer, som kan etterligne de episodiske anfallene ved palindrom revmatisme.
- Allergi: Allergiske reaksjoner kan utløse leddhevelse og smerter, som kan komme og gå i perioder, og dermed ligne på palindrom revmatisme.
- Intermitterende hydrops (se mer nedenfor): Denne tilstanden karakteriseres av episodisk leddhevelse uten betennelse, oftest i kneet, og kan være vanskelig å skille fra palindrom revmatisme.
- Familiær Middelhavsfeber (mutasjoner i MEVF genet) Denne arvelige autoinflammatoriske sykdommen kan gi episodiske anfall med feber og leddbetennelse, som kan etterligne palindrom revmatisme, spesielt hos etnisk disponerte individer.
- Whipples sykdom: Denne sjeldne systemiske infeksjonen kan forårsake leddbetennelse med migrerende smerter og hevelse, som kan ligne på palindrom revmatisme.
- Behcets sykdom: Denne systemiske vaskulitten kan gi leddbetennelse, ofte i kne og ankler, med episodiske forverringer og remisjoner, som kan etterligne palindrom revmatisme.
- Reaktiv artritt: Denne inflammatoriske leddsykdommen kan presentere seg med akutt eller subakutt artritt, ofte etter en infeksjon, og kan ha et fluktuerende forløp som kan ligne på palindrom revmatisme.
- Psoriasisartritt: Denne inflammatoriske leddsykdommen kan gi asymmetrisk oligoartritt og entesitt, og kan ha et variabelt forløp med perioder med forverring og remisjon, som kan etterligne palindrom revmatisme.
- IBD-relatert (enteropatisk) artritt: Leddbetennelse assosiert med inflammatorisk tarmsykdom kan ha et fluktuerende forløp og kan ligne på palindrom revmatisme.
- SLE (Lupus): Denne systemiske autoimmune sykdommen kan gi leddbetennelse med variabel intensitet og lokalisasjon, og kan dermed etterligne palindrom revmatisme.
- Revmatoid artritt: Selv om RA oftest har et mer persistent forløp, kan den i tidlige stadier ha et mer fluktuerende mønster som kan ligne på palindrom revmatisme.
- Borreliose: Leddbetennelse forårsaket av Borrelia infeksjon kan være intermitterende og migrerende, og kan dermed etterligne palindrom revmatisme.
- Tuberkuløs artritt: Denne infeksiøse leddbetennelsen kan presentere seg med monoartikulær artritt og kan ha et subakutt eller kronisk forløp som kan ligne på palindrom revmatisme.
Behandling
Behandlingen av palindrom revmatisme fokuserer på å lindre akutte anfall og forhindre progresjon til revmatoid artritt (RA) (Kavadi H, 2021). Her er en oversikt over vanlige behandlingsstrategier:
NSAIDs: Dette er ofte førstevalget for å lindre smerte og inflammasjon under akutte anfall. NSAIDs kan tas ved behov eller som en forebyggende strategi.
Kortikosteroider. Ved mer alvorlige anfall kan kortikosteroider brukes for å raskt redusere inflammasjon (Sadri M, 2022). Dette kan være i form av orale medisiner eller injeksjoner i de berørte leddene. Langvarig bruk av kortikosteroider unngås på grunn av potensielle bivirkninger.
csDMARDs. Hvis hyppige anfall, eller mistanke om overgang til RA, kan DMARDs være nødvendig. DMARDs har til hensikt å minske sjansen for progresjon av sykdommen. Metotreksat er mest brukt. En studie tydet på effekt av leflunomid der metotreksat eller en lav dose prednisolon ikke hadde tilstrekkelig virkning (Sadri M, 2022). Samlet sett savnes resultater fra gode studier, slik at forskningsgrunnlaget for å bruke DMARDs er tynt (Mankia K, 2019).
Andre medikamenter: Kolkisin kan være effektivt hos noen pasienter (Schwartzberg M, 1982). Hydroksyklorokin (Plaquenil) eller sulfasalazin er alternativer.
Prognose
Leddmanifestasjonene forsvinner vanligvis fullstendig mellom anfallene og etterlater ingen sekvele, men over 50% utvikler revmatoid artritt, av og til etter flere års palindrom artritt. Enkelte utvikler SLE eller SLE-Iignende sykdom og Behcets sykdom (Park JH, 1999).
En tredel går enten i spontan remisjon eller fortsetter med episodisk artritt, men det er ikke mulig å forutsi sykdomsforløpet.
Intermitterende hydrops/Intermittent hydrathrosis (IH)
Intermitterende hydrops er en tilstand med periodisk inflammasjon med hydrops i knærne. Pasientene er seronegative/uten antistoff og utvikler sjelden persisterende artritt. Ofte ses langvarige remisjoner (Canete JD, 2006). Behandlingsresistente tilfeller har hatt behandlingsrespons på biologisk behandling med IL-1 hemmeren anakinra (Andres, M2013), noe som kan tyde på en relasjon til autoinflammatorisk sykdom.
Litteratur
