ARTRITT (REV 006-REV 020)
39 Urinsyregikt, gikt, urica, podagra (REV 008)
Øyvind Palm and Jan Tore Gran
Prosedyrekoder: Leddpunksjon/artrocentese (klikk for å spesifisere ledd:) TN_10. UL veiledet leddpunksjon: NXA10K. Mikroskopi av leddvæske: NXFT05. Leddvæskeundersøkelse i polarisert lys: NXFT05
ATC koder: Behandling med: triamcinolon (Lederspan): H02AB08, betametason (Celeston Chronodose). Anakinra : L04AC03
Nøkkelord ved journalskriving
Diagnosen bygger på;
- Minst en episode med hevelse, smerte eller ømhet i perifert ledd eller bursa
- Høy urinsyre i blod
- Urinsyrekrystaller påvist i ledd eller bursa
- Tofi
- Bildediagnostikk (rtg, ultralyd)
- Risikofaktorer: Nedsatt nyrefunksjon, alkohol, diuretika, overvekt, hypertensjon
Hensikten med konsultasjonen
Innhold
- Definisjon
- Historikk
- Epidemiologi
- Sykdomsårsak
- Utredning
- Klassifikasjon
- Differensialdiagnoser
- Behandling
- Prognose
- Retningslinjer
- Litteratur
Definisjon
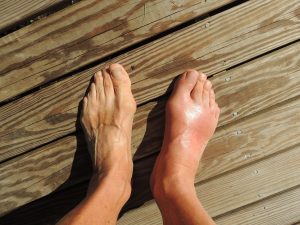
Urinsyregikt er en krystallindusert artritt som oppstår når mononatriumuratkrystaller (urinsyrekrystaller) dannes og avleirer seg i ledd og periartikulært vev. Krystallutfellingen utløser en akutt, ofte dramatisk inflammatorisk respons med smerte, hevelse og rødme som er klassisk i stortåens grunnledd (MTP-1) og kjent som podagra. Tilstanden kan imidlertid også ha et mer snikende og kronisk forløp, der man ser subkutane urinsyretofi og karakteristiske cystiske usurer med overheng («billett-klipp») i ledd.
Diagnosen kan stilles klinisk ved et typisk bilde med raskt innsettende, smertefull monoartritt, tydelig hevelse og erytem, særlig når MTP-1 er involvert.
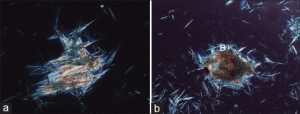
Påvisning av urinsyrekrystaller i leddvæske er diagnostisk gullstandard. Viktige differensialdiagnoser infeksiøs/septisk artritt), hissig reaktiv artritt (yngre personer) og kondrokalsinose/pyrofosfatartritt (eldre) (Dalbeth N, 2021; Clebak KT, 2020).
Historikk
Urinsyregikt har vært kjent i flere tusen år og er sannsynligvis en av de best dokumenterte inflammatoriske leddsykdommene i medisinsk historie. De karakteristiske, ofte dramatiske anfallene ga sykdommen et tydelig klinisk bilde som tidlig fenget både leger og pasienter.
Den ble beskrevet av egypterne allerede 2 640 år før Kristus. Hippokrates i det 5. århundre kalte urinsyregikt i stortåens grunnledd (podagra) for “de rikes artritt” og postulerte at den var forårsaket av høyt inntak av alkohol og mat. Kolkisin ble brukt som behandling av grekerne for mer enn 2000 år siden, men indikasjonen ble spesifikt beskrevet av legen Alexander av Tralles i år 600 (Nuki G, 2006).
Urinkrystallene ble beskrevet av Scheele i 1776. Sir Archibald Garrod (1857-1936, St. Bartholomew, England) var den som påviste sammenhengen mellom hyperurikemi og urinsyregikt.
Sykdommen har historisk blitt omtalt som «kongen av sykdommer og sykdommenes konge» på grunn av sin assosiasjon med høyt forbruk av kjøtt, sjømat og alkohol, altså matvarer som tidligere var forbeholdt overklassen. I dag vet vi at kost spiller en rolle, men at genetiske faktorer, komorbiditet og nedsatt renal uratekskresjon er viktigere årsaker.
Epidemiologi
Urinsyregikt er en av de hyppigst forekommende inflammatoriske revmatiske sykdommene i vestlige land.
Prevalensen er anslått til 3–6 % hos menn og 1–3 % hos kvinner (Dalbeth N, 2016). Risikoen øker markant med alder og er nært knyttet til både kjønn, livsstil og metabolske faktorer. Sykdommen forekommer sjelden før 20-årsalderen (Dehlin M, 2022). I den eldre befolkningen er sykdomsforekomsten høy: blant personer over 75 år er prevalensen rapportert til 7 % hos menn og 4 % hos kvinner i Storbritannia (Kuo CF, 2015). I yngre aldersgrupper er kjønnsskjevheten mer uttalt, og menn rammes opptil ni ganger hyppigere enn kvinner.
Insidens. Årlig insidens er estimert til 45–62 per 100 000 personer, og forekomsten har økt de siste tiårene, særlig blant kvinner. Insidensen hos kvinner doblet seg mellom 1977 og 1996, og økte ytterligere med 44 % mellom 1994 og 2007. Denne utviklingen tilskrives faktorer som økt levealder, mer kronisk nyresvikt, kostholdsendringer, høyere forekomst av overvekt, samt økt bruk av diuretika. Beskyttende faktorer som assosieres med lavere risiko inkluderer planteoljer, fettfrie meieriprodukter, vitamin C og kaffe.
Sykdomsårsak
Inntak, produksjon og sekresjon.
Urinsyregikt oppstår når mononatriumuratkrystaller felles ut i ledd som følge av forhøyet serumkonsentrasjon av urinsyre (Zhu Y, 2012).
Den øvre løselighetsgrensen for urat er om lag 400 µmol/L, og de fleste pasienter med urinsyregikt har nivåer >420 µmol/L. Serumurat bestemmes av forholdet mellom inntak, endogen produksjon og renal/intestinal utskillelse, hvorav redusert renal utskillelse forklarer rundt 90 % av tilfellene.
Livsstil, kosthold og purinmetabolisme. En større svensk spørreundersøkelse identifiserte overvekt, lite mosjon og stort alkoholinntak som risikofaktorer (Dehlin M, 2022). Purinrike næringsmidler som rødt kjøtt, innmat, sjømat og særlig øl øker risikoen for urinsyregikt. Øl har en sterkere urinsyrestigende effekt enn vin og brennevin. Urinsyre dannes ved nedbrytning av nukleinsyrer: DNA → nukleotider → purinbaser → hypoksantin/xantin → urinsyre via enzymet xantinoksidase.
Krystallisering av urat fremmes av:
- Lavere temperatur (distale ledd)
- Dehydrering
- Høy lokal konsentrasjon av urat
Utfelt mononatriumurat aktiverer det innate immunforsvaret, der fagocytter frigjør proinflammatoriske mediatorer som IL-1, TNF-α, IL-6 og IL-8 (Singh JA, 2011).
Tabell. Faktorer som påvirker urinsyrenivået.
| Kategori | Faktorer / tilstander | Effekt på urinsyrenivå | Kommentar / mekanisme | Referanser |
|---|---|---|---|---|
| Overproduksjon av urinsyre | Økt celle-henfall (cytostatika, tumorlysesyndrom, hemolyse, rhabdomyolyse) | ⬆️ Øker | Kraftig økt purinnedbrytning → høy urinsyreproduksjon | – |
| Psoriasis | ⬆️ Øker | Økt celledød og celleturnover | – | |
| Alkoholmisbruk | ⬆️ Øker | Øker purinproduksjon og samtidig hemmer utskillelse | – | |
| Arvelige metabolske defekter | ⬆️ Øker | Purinmetabolismedefekter gir høye urinsyrenivåer | Emmerson BT, 1992 | |
| Lesch–Nyhan syndrom | ⬆️ Markert økning | X-bundet enzymdefekt → svært høye urinsyrenivåer, gir nyrestein og gikt | Bell S, 2016 | |
| Utskillelse av urinsyre – normal fysiologi | Nyreutskillelse (ca. 2/3 av total urinsyre) | – | Kun ca. 10 % av filtrert urat utskilles etter reabsorpsjon i proksimale tubuli | – |
| Økt utskillelse av urinsyre | Angiotensin II-reseptorantagonister | ⬇️ Senker urinsyre | Hemmer reabsorpsjon av urat i nyretubuli | – |
| Vitamin C | ⬇️ Senker urinsyre | Øker utskillelsen i urin | – | |
| Redusert utskillelse av urinsyre (vanligste årsak til urinsyregikt) | Diuretika | ⬆️ Øker | Redusert renal uratsekresjon | – |
| Alkohol | ⬆️ Øker | Hemmer tubulær utskillelse | – | |
| Lavdose ASA | ⬆️ Øker | Hemmer renal uratutskillelse | – | |
| Ciklosporin og takrolimus | ⬆️ Øker | Hemmer aktiv utskillelse av urinsyre | – | |
| Genetikk | Arvelig disposisjon | Varierer | Arvelighet for utskillelse ~60% | Emmerson BT, 1992 |
Risikofaktorer for urinsyregikt (Hainer BL, 2014)
| Risikofaktorer | doser | Relativ risiko (95% konfidensintervall) | |
|---|---|---|---|
|
Diuretika bruk* |
— |
3.37 (2.75 to 4.12) |
|
|
Alkohol inntak |
≥ 50 g per dag vs. ingen |
2.53 (1.73 to 3.70) |
|
|
Øl |
≥ 2 glass per dag vs. ingen |
2.51 (1.77 to 3.55) |
|
|
Brennevin |
≥ 2 drinker per dag vs. ingen |
1.60 (1.19 to 2.16) |
|
|
Vin |
≥ 2 glass per dag vs. ingen |
1.05 (0.64 to 1.72) |
|
|
Hypertensjon |
— |
2.31 (1.96 to 2.72) |
|
|
Body mass index (BMD) |
≥ 30 kg per m2 ved 21 års alder |
2.14 (1.37 to 3.32) |
|
|
Sukkerholdige drikkevarer/brus |
≥ 2 glass per dag vs. ingen |
1.85 (1.08 to 3.16) |
|
|
Fruktose inntak |
Høyest vs. lavest kvintil |
1.81 (1.31, 2.50) |
|
|
Sjømat inntak |
Høyest vs. lavest kvintil |
1.51 (1.17, 1.95) |
|
|
Kjøtt konsum |
Høyest vs. lavest kvintil |
1.41 (1.07, 1.86) |
|
|
Vitamin C inntak |
≥ 1,500 mg vs. < 250 mg per dag |
0.55 (0.38, 0.80) |
|
|
Kaffe konsum |
≥ 6 kopper per dag vs. ingen |
0.41 (0.19, 0.88) |
|
| *justert for alder | |||
Symptomer
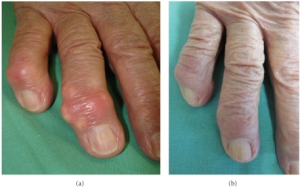
Symptomene ved urinsyregikt er dominert av akutte, ofte svært smertefulle leddanfall som utvikler seg raskt, vanligvis i løpet av få timer. Smerten er karakteristisk intens og selv lett berøring, som et laken over leddet, kan oppleves som uutholdelig.
Akutt artritt. Det akutte anfallet viser typisk:
- Smertefull, rød og varm hevelse
- Vanligvis monoartritt, men oligo- eller polyartritt kan forekomme
- Maksimal intensitet innen 24 timer
- Spontan bedring i løpet av 1–2 uker
Det hyppigst affiserte leddet er MTP-1 (ca. 60 %) (podagra). Andre vanlige lokalisasjoner inkluderer øvrige MTP-ledd, ankler (ca. 40 %), knær, håndledd og albuer. Ledd med tidligere skade, f. eks. artroseledd, angripes særlig ofte.
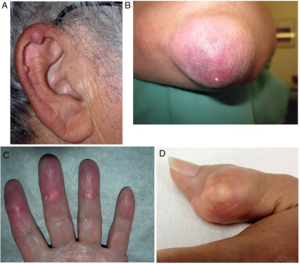
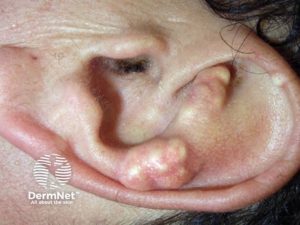
De akutte anfallene når vanligvis maksimal intensitet innen 24 timer og klinger av innen 1-2 uker. Krystaller kan også avleires i brusk (f. eks. ytterøret) og i underhuden som urinsyretofi (Clebak KT, 2020; Dalbeth N, 2021).
Kronisk urinsyregikt
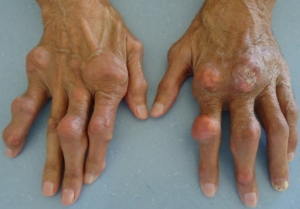
Ved langvarig hyperurikemi kan det utvikles kroniske forandringer med vedvarende symptomer mellom anfall.
Urinsyretofi er et karakteristisk funn ved kronisk sykdom. De fremstår som gulhvite, kalklignende noduli som kan sees gjennom huden. Typiske lokalisasjoner er:
- Fingerpulpa
- Øreflipper
- Olecranonbursa
- Over knær og tær
Tofi kan palperes klinisk eller påvises ved bildediagnostikk. I sjeldne tilfeller kan de feiltolkes som metastaser (Thompson JW, 2021).
Vedvarende stive og hovne ledd. Noen pasienter har kroniske leddplager med stivhet, ømhet og redusert bevegelighet, selv i perioder uten akutte anfall. Smerten er ofte mindre intens enn ved akutt artritt (Strand V, 2024).
Leddskader. Langvarig avleiring av krystaller kan føre til permanente leddskader, deformiteter og funksjonstap. Dette kan påvirke daglige aktiviteter og livskvalitet.
Utredning
Målet med utredningen er å fastslå riktig diagnose som grunnlag for målrettet behandling. Diagnostikken baserer seg primært på en karakteristisk anamnese og klinisk presentasjon i kombinasjon med forhøyet serumurat. I utvalgte tilfeller er leddvæskeundersøkelse og bildediagnostikk nødvendig for å sikre diagnosen (Qaseem A, 2016). Diagnosen skal ikke stilles utelukkende på bakgrunn av hyperurikemi.
Anamnesen kartlegger symptomer og debut (akutt vs. kronisk forløp), antall og lokalisasjon av tidligere anfall, utløsende og disponerende faktorer (alkohol, kost, diuretika, nyresykdom, metabolsk syndrom) og komorbiditet og medikamentbruk.
Klinisk undersøkelse. Den kliniske undersøkelsen retter seg mot affiserte ledd (varme, hevelse, rødhet, smerte), bursa, sener og brusk, huden for tegn til tofi, særlig på fingre, tær, olecranon og øre, samt generell organstatus for å avdekke komorbiditet eller differensialdiagnoser.
Laboratorieprøver
Tabell: Formål og tolkning av laboratorieprøver ved urinsyregikt
| Prøve | Formål | Tolkning / klinisk betydning |
|---|---|---|
| CRP | Vurdere grad av inflammasjon | Ofte forhøyet ved akutt anfall; normal mellom anfall. |
| SR | Inflammasjonsmarkør | Kan være forhøyet ved akutt artritt, men er mindre sensitiv enn CRP. |
| Celletellinger (Hb, leukocytter, trombocytter) | Kartlegging av systemisk inflammasjon og differensialdiagnoser | Leukocytose kan forekomme ved akutte anfall. Viktig for å vurdere infeksiøs artritt. |
| Elektrolytter (Na, K, Ca) | Kartlegging av generell metabolsk status | Relevante ved komorbiditet og vurdering før behandling. |
| Leverfunksjonsprøver (ALAT, ASAT, ALP, GT, bilirubin) | Baseline før oppstart av medikamenter | Viktig ved bruk av medikamenter som kan påvirke leverfunksjon. |
| Nyrefunksjonsprøver (kreatinin, eGFR, urea) | Vurdere nyrefunksjon og utskillelsesevne for urat | Nyresvikt bidrar til hyperurikemi og påvirker valg av behandling. |
| Serum urinsyre (urat) | Påvise hyperurikemi og monitorere langtidseffekt av uratsenkende behandling | Hyperurikemi støtter diagnosen, men kan være normal under akutte anfall. Ikke diagnostisk alene.
Referanseområder (µmol/L):
|
| Urin-urat (24-timers utskillelse) | Skille mellom overproduksjon og underutskillelse av urinsyre | >800 mg/døgn taler for overproduksjon; lav utskillelse tyder på renal retensjon. Viktig for valg av terapi. |
Mikroskopi av leddvæske med påvisning av krystaller i leddvæske ved mikroskopi i polarisert lys eller fasekontrast-mikroskopi kan sikre diagnosen.
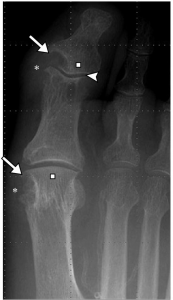
Bildediagnostikk. Røntgenbilder eller CT kan påvise runde erosjoner (“billett-klipp”) ved angrepne ledd. I alvorlige tilfeller kan destruktive leddforandringer påvises. Krystallavleiringer kan vises ved ultralydundersøkelse (dobbelt kontur, tofi, “snøstorm”), men sensitiviteten er noe lav (Ogdie A, 2017; Zhang Q, 2018).
Spekroskopi og Dual Energy CT (DECT) er en mer resurskrevende metode som kan brukes i spesielle tilfeller (Chou H, 2017).
Komorbiditet. Ved påvisning av urinsyregikt, bør en alltid vurdere om komorbiditet som nyresvikt, hjertesvikt, hypertensjon, diabetes eller hyperlipidemi foreligger (Clebak KT, 2020).
Klassifikasjonskriterier (ACR/EULAR)
- Obligatorisk: Minst en episode med hevelse, smerte eller ømhet i perifert ledd eller bursa.
- Hvis leddvæske viser urinsyrekrystaller i ledd eller bursa er diagnosen sikker.
- Kliniske kriterier:
| Spesifikke funn | Poeng (maksimal sum= 23) | |
| Leddaffeksjon i aktuell sykehistorie | Ankel eller forfot, utenom MTP-1 | 1 |
| Stortå grunnledd (MTP-1) | 2 | |
| Kliniske kjennetegn | a) Erythem over leddet
b) Svært smertefullt ved berøring og trykk c) Store vansker med å gå pga. ledd-affeksjonen |
3 (maksimalt: a+b+c) |
| Tidsforløp ved anfall (anamnestisk, uansett behandling) | a) Maks smerte innen 24 timer. b) Tilbakegang innen 2 uker. c) Fullstendig symptomfrihet mellom episodene. | 1 (minst to funn (a-c) ved en episode).
2 (minst to funn (a-c) ved flere episoder) |
| Urinsyre-tofi | Påvist | 4 |
| Urinsyrenivå mellom anfall | < 240 μmol/l | -4 |
| 360 – < 480 μmol/l | 2 | |
| 480 – < 600 μmol/l | 3 | |
| ≥ 600 μmol/l | 4 | |
| Uratkrystaller i leddvæske | Ingen | -2 |
| Bildediagnostikk | Ultralyd eller DECT med positivt funn | 4 |
| Røntgenbilde | Typisk erosjon | 4 |
Kalkulator for klassifisering (University of Aukland)
Differensialdiagnoser
Til tross for at urinsyregikt er en relativt vanlig og klassisk artrittsykdom blir den ofte feildiagnostisert. Også andre tilstander kan gi symptomer med leddsmerter, hevelser og rødhet over ledd:
- Artrose i stortå (hallux valgus, hallux rigidus): Gir smerter og stivhet i stortåens grunnledd som er et typisk sted for urinsyregikt (podagra).
- Erysipelas: Bakteriell hudinfeksjon med rødhet, hevelse og smerter som kan ligne på et akutt urinsyregiktanfall.
- Erythema nodosum. Knuterosen med smertefulle, røde knuter ofte på legger som kan forveksles med urinsyregikt, spesielt ved sarkoidose /Løfgrens syndrom eller IBD-relatert artritt
- Infeksiøs (septisk) artritt. Kan også begynne som akutt artritt med smerter, rødhet og hevelse. Behandlingsmessig er det svært viktig å skille denne fra urinsyregikt.
- Oksalsyre-/oxalose artropati: Artritt forårsaket av oksalsyreavleiring i ledd, som kan ligne på kronisk urinsyregikt hos dialysepasienter.
- Metastaser. Kreft spredning til skjelett kan gi smerter og hevelse som kan ligne på urinsyregikt. Omvendt kan urinsyretofi feiltolkes som metastaser (Thompson JW, 2021).
- Nekrotiserende fasciitt/bakteriell cellulitt: Alvorlig hud- og bløtvevsinfeksjon med raskt progredierende sterke smerter, rødhet og hevelse som kan ligne på et komplisert urinsyregiktanfall.
- Psoriasisartritt: Kan affisere stortåens grunnledd og gi symptomer som ligner på urinsyregikt.
- Pyrofosfat-artritt (kondrokalsinose). Forårsaket av kalsiumpyrofosfatkrystaller som kan gi akutte anfall som ligner på urinsyregikt, spesielt hos eldre (pseudogikt). Begge tilstander respondere godt på NSAIDs.
- Reaktiv artritt. Utløst av en infeksjon kan medføre hissig artritt som ligner på urinsyregikt.
- Sarkoidose kan gi leddsmerter, erythema nodosum og artritt som kan forveksles med urinsyregikt.
- Traume. Skade på et ledd kan gi smerter, hevelse og rødhet som kan ligne på et akutt urinsyregiktanfall.
Behandling
Behandlingsmål. Urinsyregikt kan behandles effektivt, men i praksis er det likevel vanskelig (Fisher MC, 2017). Konkrete mål med behandlingen (“treat to target”) vil være å behandle akutte anfall og forebygge og behandle kroniske tilfeller, slik at varig leddskade hindres (Khanna D, 2012).
Norske og internasjonale retningslinjer har vanligvis som mål at urinsyrenivået i blodet skal være under 360 µmol/l. For pasienter med mer alvorlig sykdom (f. eks. med tofi) anbefales et lavere nivå, ofte under 300 µmol/l (FitzGerald JD, 2020).
Livsstil. Risikofaktorer inkluderer fedme, uheldig kosthold (purinrikt kjøtt, sjømat) og mye alkohol. Pasientene bør derfor rådes til inntak av lite kjøtt, fruktose-tilsatte matvarer og alkohol. Plantebasert næring anbefales.
Vektkontroll: Vektreduksjon anbefales for overvektige, men det er viktig at dette skjer gradvis, fordi raskt vekttap kan utløse anfall.
Hydrering: Drikke rikelig med vann bidrar til å skylle ut urinsyre via nyrene.
Ved akutt anfall er det en fordel å komme raskt i gang med behandlingen (innen 24 timer). Behandlingsvarigheten er ofte 7-10 dager. Det finnes ulike behandlingsalternativer (Abishek A, 2017):
- Is-pakninger eller annen nedkjøling og hvile supplerer medikamentelle tiltak.
Tabell. Medikamenter ved akutt urinsyregikt
| Behandling | Eksempler/dosering | Indikasjoner | Merknader / bivirkninger | Fargekode |
|---|---|---|---|---|
| NSAIDs | Etorikoksib (Arcoxia) 120 mg x 1
Naproksen 500 mg x 2 |
Førstevalg ved de fleste akutte anfall | Økt risiko ved høy alder, nyre-, mage–tarm- og hjerte-karsykdom | 🟦 Blå (førstevalg) |
| Glukokortikoid (systemiske) | Prednisolon 30 mg/dag i 3–5 dager | Ved kontraindikasjon mot NSAIDs eller utilstrekkelig effekt | Bivirkninger av systemiske steroider må vurderes (glukose, søvn, GI, psykiske) | 🟧 Oransje (andrevalg) |
| Kolkisin | Dag 1: 1 mg, deretter 0,5 mg én time senere. Flere dager: 0,5 mg × 2–3 | Brukes når NSAIDs ikke kan brukes eller steroider ikke er aktuelle | Vanligste bivirkninger: GI-plager. Sjeldent: benmargssuppresjon | 🟨 Gul (alternativ) |
| Intraartikulære steroidinjeksjoner | Triamcinolon (Lederspan) | Ved monoartritt og rask symptomlindring, eller når perorale midler ikke kan brukes | Kan redusere behov for systemisk behandling | 🟩 Grønn (målrettet lokal behandling) |
| Biologiske legemiddel (off-label) | Anakinra (Kineret), en injeksjon daglig i 3 dager. | Vanskelige tilfeller: kontraindikasjon, intoleranse eller manglende effekt av standardbehandling | Bruk utenfor godkjent indikasjon — krever særskilt vurdering. Rask effekt rapportert (FitzGerald JD, 2020) . |
🟥 Rød (avansert behandling) |
Dersom symptomene ikke bedrer seg i løpet av 24-72 timer fra behandlingsstart, bør diagnosen vurderes på ny.
Forebyggende medikasjon
Hos pasienter med mer enn ett-to årlige anfall, uvanlig høye mengder urinsyre i blodet (> 800 mmol/l), tofi eller tegn til nyresvikt er det det aktuelt å forsøke å redusere mengden urinsyre i blodet. Det er vanligvis ikke behov for slik medikasjon ved asymptomatisk hyperurikemi eller anfall sjeldnere enn en gang årlig (Kannah D, 2012).
Asymptomatiske. Det er ikke enighet om nytten av å senke nivået av serum urinsyre med medikamenter hos asymptomatiske pasienter med hyperurikemi (Petreski T, 2020). Kosthold- og livsstil bør uansett tilpasses. Svært høye verdier (>850 mmol/l) har vært antatt å disponere for nye urinsyregikt-anfall, men tilstrekkelig dokumentasjon for dette mangler. Økende verdier for urinsyre, vedvarende høyt alkoholkonsum og behandling med diuretika er risikofaktorer som kan tilsi behandlingsindikasjon.
Tabell: Forebyggende medikasjon ved urinsyregikt
| Medikament / gruppe | Eksempel / dosering | Indikasjon | Merknader / bivirkninger | Fargekode |
|---|---|---|---|---|
| Allopurinol (urikostatikum) | Startdose 50–100 mg/dag.
Vanlig dose 200–300 mg/dag |
Førstevalg for urinsyresenkende behandling | Kan gi hypersensitivitetsreaksjoner, monitorering av leukocytter, nyre- og leverfunksjon anbefales (FitzGerald JD, 2020) | 🟦 Blå (førstevalg) |
| Febuksostat (urikostatikum) | Individuell dose, hemmer xantinoksidase | Alternativ ved nyresvikt eller intoleranse for allopurinol | Skal ikke brukes ved alvorlig kardiovaskulær sykdom | 🟧 Oransje (alternativ) |
| Probecid (urikosurikum) | 250 mg × 2 første uke, Deretter 1000–1500 mg/døgn | Øker urinsyreutskillelse ved redusert nyreekskresjon | Urinen må alkaliseres ved urinsyrestein. Ikke egnet ved redusert nyrefunksjon | 🟨 Gul (urin-økende) |
| Lesinurad (urikosurikum) | 200 mg × 1 daglig, kan kombineres med allopurinol eller febuksostat | Når monoterapi ikke senker urinsyre til mål | Hemmer urinsyre-reabsorpsjon i nyretubuli | 🟩 Grønn (kombo-behandling) |
| IL-1-hemmere (biologisk) | Eks: Anakinra (Kineret) som bro ved oppstart | Midlertidig ved akutte anfall under oppstart av urinsyresenkende behandling | Skal kun brukes som overgangsbehandling | 🟥 Rød (avansert / bro) |
| Asymptomatiske hyperurikemiske pasienter | – | Ingen klar anbefaling for medikamentell behandling (Petreski T, 2020) | Kosthold- og livsstilsråd alltid relevant, observasjon | ⚪ Hvit (ikke-medisinsk førstevalg) |
Varighet av urinsyre-senkende behandling er generelt tre måneder etter at behandlingsmålet er nådd hos pasienter uten urinsyretofi og seks måneder etter oppnådd behandlingsmål ved tofi. Oppfølging hver 6. måned med kontroll av urinsyrenivået i blodet er aktuelt, også etter at behandlingsmålet er nådd (ACR: Khanna D, 2012).
Prognose
Prognosen ved urinsyregikt er individuell og avhenger av sykdommens alvorlighetsgrad, urinsyrenivå i blodet og hvor raskt og effektivt behandling igangsettes.
De fleste pasientene får bare noen få anfall av urinsyregikt i løpet av livet, og disse kan håndteres effektivt som beskrevet. Andre pasienter kan ha trenge langvarig eller kontinuerlig behandling på grunn av betydelig forhøyet urinsyrenivå (hyperurikemi) og kronisk urinsyregikt.
- Akutte anfall: For de fleste pasientene er urinsyregikt håndterbar, og de får bare noen få anfall i løpet av livet som kan behandles effektivt med akuttmedikasjon.
- Kronisk forløp: Noen pasienter kan ha behov for langvarig eller kontinuerlig behandling på grunn av vedvarende hyperurikemi og kronisk urinsyregikt med tofi og leddskader.
- Kardiovaskulær risiko: Pasienter med urinsyregikt har økt risiko for å utvikle hjertesykdom, inkludert myokardinfarkt og hjerneslag (Disveld IJM, 2018).
- Tidlig død: Det er observert en sammenheng mellom hyperurikemi/urinsyregikt og økt risiko for tidlig død, selv hos personer uten andre kjente risikofaktorer for kardiovaskulær sykdom (Lottmann K, 2012).
Konklusjon: Med riktig behandling, livsstilsjustering og oppfølging kan de fleste pasienter oppnå god sykdomskontroll og redusere risikoen for komplikasjoner.
Retningslinjer, anbefalinger og prosedyrer
EULAR 2023: Mandl P, 2024 (Bildediagnostikk og diagnostisering)
EULAR: Richette P, 2020 (diagnostisering)
EULAR: Richette P, 2016 (behandling)
ACR: Khanna D, 2012 (del1 utredning)
ACR: Khanna D, 2012 (del 2: behandling)
Norsk revmatologisk forening/Legeforeningen
- Vennligst les generelt om behandlingsretningslinjer i eget kapittel.
Litteratur
Gliozzi M, 2015 (behandling)
Uhlig T, Tidsskr nor legefor, 2016
Lianes O, Tidskr nor legefor 2020
Teksten er skrevet og gjennomgått av forfatterne. I bearbeidelsen har vi brukt kunstig intelligens i noen avsnitt.
