BINDEVEVSSYKDOMMER (REV 021-033)
44 Anamnese og kliniske problemstillinger ved Systemiske Bindevevssykdommer. Problemstillinger og differensialdiagnoser (REV 023)
Øyvind Palm and Jan Tore Gran
Definisjon og diagnostisk tilnærming
Diagnostisk strategi innen revmatologi baserer seg på en systematisk tilnærming som omfatter:
Anamnese: Grundig innhenting av symptomer og sykdomsforløp fra pasienten og eventuelt pårørende.
Klinisk undersøkelse: Objektiv vurdering av relevante organsystemer.
Supplerende undersøkelser: Bruk av laboratorieprøver og billeddiagnostikk for å bekrefte eller avkrefte diagnoser.
Syntese: Kombinasjon av anamnestiske, kliniske og parakliniske funn med kunnskap om sykdomsmekanismer og klinisk erfaring.
Mønstergjenkjenning: Med økende klinisk erfaring utvikles evnen til å identifisere karakteristiske sykdomsmønstre og etablere målrettet diagnostikk (Elkayam O, Rheumatology, Capt 7, 2018).
Anamnese ved systemiske bindevevssykdommer
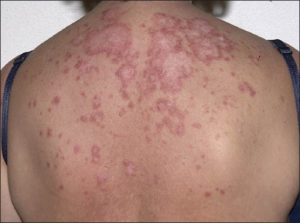
Anamnesen skal kartlegge aktuelle symptomer og kliniske manifestasjoner ved sykdomsbilder ved systemiske bindevevssykdommer. Ved kjent diagnose dokumenteres grunnlaget for diagnosen, fortrinnsvis ved å referere til relevante klassifikasjonskriterier. Ved usikker diagnose skal anamnesen inkludere differensialdiagnostiske vurderinger. Klassifikasjonskriteriene for de spesifikke sykdommene kan benyttes som en strukturert tilnærming i anamnese og klinisk undersøkelse.
Relevante symptomer som skal kartlegges, inkluderer:
- Hudmanifestasjoner, sår i slimhinner, alopeci, slimhinneaffeksjon (SLE) og Raynauds fenomen (systemisk sklerose, MCTD)
- Sicca-symptomer (Xerostomi, xeropthalmi) (Sjøgrens syndrom)
- Muskelskjelett-symptomer: Artralgi, artritt, myalgi, proksimal muskelsvakhet (myositt)
- Gastrointestinale symptomer: Dysfagi (myositt)
- Nevrologiske symptomer: Parese, sensoriske forstyrrelser.
- Affeksjon av indre organer: Dyspné, brystsmerter, urinveisforstyrrelser.
I tillegg til en grunnleggende anamnese skal spesifikke diagnoser og tilhørende symptomer/funn kartlegges:
Systemisk lupus erythematosus (SLE)
Multisystemisk affeksjon med involvering av ledd (artralgi eller artritt), hud (eksem, fotosensitivitet, sommerfugleksantem), slimhinner (munnsår), nyrer (proteinuri, nefritt), blod (cytopenier, hemolyse) og serologiske markører (ANA og anti-DNA).
Assosiasjon med antifosfolipid syndrom (APS) krever kartlegging av svangerskaps-anamnese.
Andre manifestasjoner: Fatigue, orale ulcera, polyartikulær artritt (oftest fingerledd), pleuritt, nevropsykiatriske manifestasjoner.
Problemstillinger og differensialdiagnoser er omtalt i kapittelet om SLE.
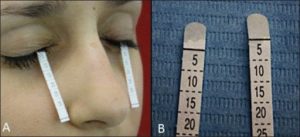
Karakterisert av sicca-symptomer (xerostomi, xerophthalmia) og serologiske markører (SSA/SSB antistoff).
Økt risiko for non-Hodgkins lymfom.
Vær oppmerksom på neonatal lupus ved graviditet hos kvinner med SSA/SSB antistoff.
Differensialdiagnoser: Tidligere stråleterapi mot hode/hals, aktiv hepatitt C-infeksjon, HIV-infeksjon, sarkoidose, amyloidose, Graft-versus Host Disease, IgG4-relatert sykdom
Problemstillinger og flere differensialdiagnoser er omtalt i kapittelet om Sjøgrens syndrom
MCTD (Mixed Connective Tissue Disease)
Kliniske manifestasjoner: Raynauds fenomen, håndødem (“puffy hands”), myositt, øsofagus dysmotilitet, serositt, interstitiell lungesykdom, pulmonal hypertensjon.
Problemstillinger og differensialdiagnoser er omtalt i kapittelet om MCTD.
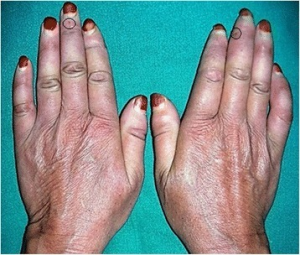
Kliniske manifestasjoner: Sklerodaktyli, teleangiektasier, Raynauds fenomen, interstitiell lungesykdom, pulmonal hypertensjon gastroøsofagal refluks, skleroderma renal krise.
Problemstillinger og differensialdiagnoser er omtalt i kapitlet om systemisk sklerose
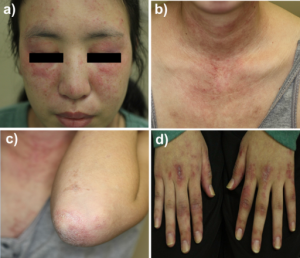
Dermatomyositt/myositt
Proksimal muskelsvakhet, eventuelt med hudmanifestasjoner (dermatomyositt).
Forhøyet CK i blodet
Vær oppmerksom på assosiasjon med malignitet ved dermatomyositt hos voksne og lungemanifestasjoner (antisyntetasesyndrom, MDA5-relatert myositt.
Anamnesen bør inneholde punkter i klassifikasjonskriterier EULAR/ACR 2017:
Anamnesen bør inneholde punkter i klassifikasjonskriterier EULAR/ACR 2017:
- Objektiv symmetrisk, progredierende svakhet i overekstremiteter og / eller underekstremiter? Nakkefleksorer svakere enn ekstensorer? Proksimal benmuskulatur relativt svakere enn distale muskler?
- Heliotropt utslett, Gottrons papler, Gottrons tegn?
- Dysfagi eller påvist øsofagus dysmotilitet?
- Anti-Jo-1 antistoff, forhøyet CK, LD, ASAT eller ALAT?
- Biopsi med endomyseal (polymyositt) eller perimyseal (dermatomyositt) inflammasjon eller perifascikulær atrofi eller rimmed vakuoler / inklusjonslegemer (inklusjonslegeme myositt).
Problemstillinger og differensialdiagnoser er omtalt i kapittelet om myositt
Klinisk undersøkelse
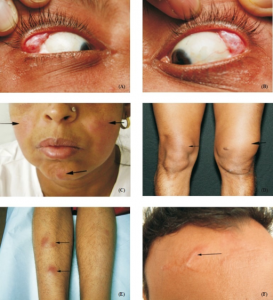
- Øyne inspiseres klinisk (rødhet, pupilledifferens, strabisme, synstap). Schirmers test ved mistanke om tørrhet.
- Munn: Slimhinner undersøkes med tanke på munnsår, karies og belegg. Sialometri ved mistanke om Sjøgrens syndrom.
- Hud: Vurdering av utslett, vaskulitt, hudfarge (anemi, ikterus), sklerodaktyli, teleangiektasier (systemisk sklerose), kalsinose, Gottrons papler/tegn (dermatomyositt), mekanikerhender (antisyntetase-syndrom), “puffy fingers/hands” (MCTD).
- Alopeci ses ved SLE og diskoid lupus
- Neglefolder: Kapillærmikroskopi, særlig ved Raynauds fenomen og mistanke om systemisk sklerose.
- Ledd: Vurdering av artritt, særlig i fingre og tær. Feilstillinger (Jaccoud artropati) (alle, men oftest SLE, MCTD). Ultralyd, røntgen eller MR-undersøkelser kan være aktuelle.
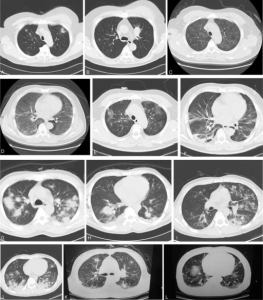
- Lunger: Auskultasjon. Krepitasjoner basalt ved interstitiell lungesykdom (systemisk sklerose, antisyntetase syndrom, Sjøgrens syndrom). Lungefunksjonstester (FEVi, FVC, DLCO). 6-minutter gangtest og O2 metning, HRCT.
- Hjerte: Auskultasjon (fjerne toner ved perikarditt med væske, perikardfriksjon ved “tørr” perikarditt, bilyd ved endokarditt (SLE)). EKG, ekkokardiografi.
- Perifere ødemer: Vurdering av kardial svikt (myokarditt ved myositt, pulmonal hypertensjon ved systemisk sklerose) og nyresykdom med proteintap (SLE). Urin og nyrefunksjonsprøver, BN-proBNP og ekkokardiografi.
- Nerologisk undersøkelse: Kartlegging av perifer sensibilitet. Mono- og polynevritt. Nevrografi.
Laboratorieprøver
Inflammasjonsmarkører: CRP, SR, trombocytter: Ofte høy SR, lav CRP.
Hematologi/celletellinger: Hb, leukocytter med differensial-telling, trombocytter: Ofte lave verdier i en eller to rekker, sjeldnere alle tre. Hemolyse (lav Hb, lav haptoglobin, høyt antall retikulocytter). Lave lymfocytter ved sykdomsaktivitet. Leukocytose ved kortikosteroid-behandling.
Muskelenzymer: CK (myositt), Troponin-T og Pro-BNP ved mistanke om kardial affeksjon.
Lever- nyre- og thyreoideafunksjonsprøver.
Serologi/antistoff: Antinukleære antistoff (ANA), double-stranded DNA, Ribonukleoprotein (RNP), Smith (Sm), Scl70 (topoisomerase), CENP, SSA (Ro), SSB (La), anticyklisk citrullinert protein (CCP), Jo-1. Ved mistanke om myositt rekvireres “myositt-spesifikke antistoff”. Ved systemisk sklerose er “sklerodermi spesifikke antistoff” aktuelle.
Urin: Stiks: erytrocytter, protein, ev kvantitering, protein/kreatinin ratio og mikroskopi.
Vennligst se eget kapittel om laboratorieprøver ved systemisk bindevevssykdom.
Manifestasjoner assosiert med revmatisk sykdom
| Hovedmanifestasjoner relatert til revmatisk sykdom | Assosiert sykdom |
| Allmenntilstand | |
| –Feber | RA, SLE, DM/PM, SSc, MCTD, vaskulitt, FMF og andre autoinflammatoriske/feber-syndromer |
| –Vekttap | RA, SLE, DM/PM, SSc, MCTD, vaskulitt |
| Hud manifestasjoner | |
| -fotosensitivitet, alopeci | SLE, DM |
| -Sklerodaktyli, teleangiektasier | SSc, MCTD, overlapp-syndromer |
| -Heliotropt utslett, Gottrons papler | DM |
| -Raynauds fenomen | Idiopatisk/primær Raynauds, SSc, SLE, MCTD, antisyntetase syndrom |
| -Psoriasis | Psoriasis artritt |
| Slimhinne manifestasjoner | |
| -Orale og genitale ulcera | SLE, Behcets, Crohns, vaskulitt |
| -Tørre øyne og munn | Sjøgrens, RA |
| -Serositt | SLE, RA, MCTD, FMF |
| –Uveitt | ReA, AS, Behcets, andre vaskulitter, sarkoidose |
| -Skleritt, episkleritt | Vaskulitt, relapsing polykondritt |
| Andre | |
| -Tromboser, arterielle eller venøse | Vaskulitt, antifosfolipid syndrom, Behcets |
| -Spontanaborter, residiverende | Antifosfolipid syndrom |
| -Dysfagi | SSc, MCTD, PM, DM, IBM |
| -Dyspne | Mange systemiske bindevevssykdommer |
| -Ødem i underekstremiteter, hypertensjon | SLE |
| –Lymfadenopati | Mange systemiske bindevevssykdommer |
| -Muskelsvakhet | PM, DM, IBM, MCTD, SSc med myositt/skleromyositt, andre overlappsyndromer |
| -Kramper, psykose | SLE, CNS-vaskulitt, antifosfolipid syndrom |
| -perifer nevropati | Vaskulitt, Sjøgrens, SLE, sarkoidose, RA |
| -ØNH manifestasjoner; sinusitt, otitis media, døvhet | Vaskulitt |
| –Diare | IBD relatert artropati |
| Forkortelser: RA: revmatoid artritt, DM dermatomyositt, PM: polymyositt, IBM: inklusjonslegememyositt, FMF: familiær middelhavsfeber, IBD: inflammatorisk tarmsykdom, MCTD: mixed connective tissue disease, SLE: systemisk lupus erythematosus, SSc: systemisk sklerose. (Elkayam O, Rheumatology, Capt 7, 2018). | |
Differensialdiagnoser
- Infeksjon: Både akutte og kroniske infeksjoner kan etterligne systemiske bindevevssykdommer.
- Maligne sykdommer: Paraneoplastiske syndromer og hematologiske maligniteter.
- Andre autoimmune sykdommer: Thyreoiditt, cøliaki, inflammatorisk tarmsykdom (IBD).
- Andre tilstander som er nevnt i teksten nedenfor:
Systemiske bindevevssykdommer har som revmatiske systemsykdommer mange mulige uttrykksformer. Disse må ses som en del av hele sykdomsbildet, slik at en vurderer tentativ diagnose og differensialdiagnoser. Disse er beskrevet under hver enkelt diagnose. Her en kort oversikt og lenker.
- Andre inflammatoriske sykdommer; Tilstander som revmatoid artritt, psoriasisartritt og ankyloserende spondylitt kan gi leddbetennelse og andre symptomer som ligner på systemiske bindevevssykdommer.
- Andre autoimmune sykdommer: Autoimmune sykdommer som ANA-positiv thyreoiditt, leversykdom, cøliaki eller nyresykdom kan gi symptomer som ligner på systemiske bindevevssykdommer som for eksempel tretthet, leddsmerter og hudforandringer.
- Antifosfolipid syndrom: En autoimmun bindevevssykdom som kan gi økt risiko for blodpropp, og som kan være assosiert med systemisk lupus erythematosus (SLE) og dessuten ha lignende symptomer som leddbetennelse, hudforandringer og trombocytopeni.
- Artritt / Artralgi: Leddsmerter og leddbetennelse kan være et symptom på mange ulike systemiske sykdommer, inkludert infeksjoner, kreft og endokrine lidelser, som kan ligne på systemiske bindevevssykdommer.
- Dermatomyositt: En autoimmun bindevevssykdom som gir muskelsvakhet og hudutslett, og som kan ligne på andre systemiske bindevevssykdommer som polymyositt og systemisk lupus erythematosus (SLE).
- Dysfagi: Svelgevansker kan være et symptom på flere systemiske bindevevssykdommer, som systemisk sklerose og myositt, men også andre tilstander som spiserørs sykdom og nevrologiske lidelser.
- Eosinofil fasciitt: En sjelden tilstand som gir fortykkelse og stramming av huden, og som kan ligne på systemisk sklerose.
- Erythromelalgi: En tilstand som gir rødhet, varme og smerter i ekstremitetene, og som kan ligne på Raynauds fenomen og andre vaskulære manifestasjoner av systemiske bindevevssykdommer.
- Fatigue: Utmattelse er et vanlig symptom på mange systemiske bindevevssykdommer, men også andre tilstander som infeksjoner, depresjon og kronisk utmattelsessyndrom.
- Feber: Et vanlig symptom på infeksjoner, men kan også forekomme ved systemiske bindevevssykdommer som systemisk lupus erythematosus (SLE) og vaskulitt.
- Fibromyalgi: Utbredt smerte og ømhet, og som kan ligne på systemiske bindevevssykdommer på grunn av lignende symptomer som leddsmerter og tretthet.
- Fibroserende sykdommer: Lineær sklerodermi, morfea: Tilstander som lineær sklerodermi og morfea kan gi fortykkelse og stramming av huden, og som kan ligne på systemisk sklerose.
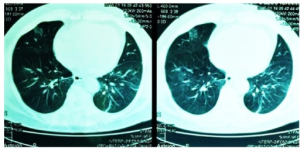
Legionella infeksjon: Renalt-pulmonalt syndrom (ligner SLE) hos 51 år gammel mann. Illustrasjon: Sabani E., Pantelis A. Sarafidis PA, Lazaridis A, Kouloukourgiotou T, Stylianou K, Afroditi Pantzaki A, Papagianni A, Efstratiadis G, 2016. CC BY 4.0 - Hemoptyse: Blod i oppspytt kan være et symptom på flere systemiske bindevevssykdommer som granulomatose med polyangiitt, GPA (Wegeners granulomatose), mikroskopisk polyangiitt og EGPA (Churg-Strauss syndrom), men også andre tilstander som infeksjoner og lungekreft.
- Hepatosplenomegali: Forstørrelse av lever og milt kan være et symptom på flere systemiske bindevevssykdommer som systemisk lupus erythematosus (SLE), men også andre tilstander som Feltys syndrom, infeksjoner og leversykdom.
- Hud-manifestasjoner Alopeci, fotosensitivitet, kalsinose, lipodystrofi, noduli, skleroserende forandringer, ulcera, vitiligo kan alle være symptomer på systemiske bindevevssykdommer, men også andre tilstander som hudsykdommer og infeksjoner.
- Lymfeknuteforstørrelser: Forstørrede lymfeknuter kan være et symptom på flere systemiske bindevevssykdommer som systemisk lupus erythematosus (SLE) og Sjøgrens syndrom, men også andre tilstander som infeksjoner og kreft.
- Lungeinfiltrater: Lungeinfiltrater kan være et symptom på flere systemiske bindevevssykdommer som systemisk sklerose , antisyntetasesyndrom og sarkoidose, men også andre tilstander som infeksjoner og lungebetennelse.
- MCTD (Mixed connective tissue disease) er en systemisk bindevevssykdom som har overlappende symptomer med andre bindevevssykdommer, som systemisk lupus erythematosus (SLE) og systemisk sklerose.
- Myositt: Muskelbetennelse kan være et symptom på flere systemiske bindevevssykdommer som polymyositt og dermatomyositt, men også andre tilstander som infeksjoner og medikamentbivirkninger.
- Munntørrhet: Et vanlig symptom på Sjøgrens syndrom, men kan også være forårsaket av andre tilstander som medikamentbivirkninger og strålebehandling.
- Nyremanifestasjoner; Nyreproblemer kan være et symptom på flere systemiske bindevevssykdommer som systemisk lupus erythematosus (SLE) og vaskulitt, men også andre tilstander som nyresykdom og diabetes.
- Perikarditt: Kan være et symptom på flere systemiske bindevevssykdommer som systemisk lupus erythematosus (SLE) og revmatoid artritt, men også andre tilstander som infeksjoner og hjertesykdom.
- Pleuravæske / Pleuritt: Væske i lungehinnen eller betennelse i lungehinnen kan være et symptom på flere systemiske bindevevssykdommer som systemisk lupus erythematosus (SLE) og revmatoid artritt, men også andre tilstander som infeksjoner og lungeemboli.
- Polymyositt: En autoimmun bindevevssykdom som gir muskelsvakhet, og som kan ligne på andre systemiske bindevevssykdommer som dermatomyositt og systemisk lupus erythematosus (SLE).
- Polynevropati: Inflammasjon i flere nerver kan være et symptom på flere systemiske bindevevssykdommer som vaskulitt og Sjøgrens syndrom, men også andre tilstander som diabetes og Guillain-Barre syndrom.
- Raynauds fenomen: Anfallsvis blekhet, blåfarging og rødhet i fingre og tær kan være et symptom på flere systemiske bindevevssykdommer som systemisk sklerose og systemisk lupus erythematosus (SLE).
- Revmatoid artritt: Rammer primært leddene, men kan også gi systemiske symptomer som tretthet, feber og vekttap, og som kan ligne på andre systemiske bindevevssykdommer.
- Sarkoidose; En systemisk sykdom som kan gi betennelse i ulike organer, inkludert lunger, lymfeknuter og hud, og som kan ligne på andre systemiske bindevevssykdommer.
- Sjøgrens syndrom; En autoimmun bindevevssykdom som gir tørrhet i øyne og munn, og som kan ligne på andre systemiske bindevevssykdommer som systemisk lupus erythematosus (SLE).
- Sklerødem Buschke: En sjelden tilstand som gir fortykkelse og stramming av huden, og som kan ligne på systemisk sklerose.
- Systemisk sklerose / sklerodermi: En autoimmun bindevevssykdom som gir fortykkelse og stramming av huden, og som kan påvirke indre organer, og som kan ligne på andre systemiske bindevevssykdommer.
- Udifferensiert bindevevssykdom; Har symptomer på flere ulike systemiske bindevevssykdommer, men som ikke oppfyller kriteriene for en spesifikk diagnose.
- Uveitt: Øyebetennelse kan være et symptom på flere systemiske bindevevssykdommer som ankyloserende spondylitt (Bekhterevs sykdom), juvenil artritt (JIA) og sarkoidose, men også andre tilstander som infeksjoner og idiopatisk uveitt.
- Vaskulitt-sykdommer: En gruppe sykdommer som gir betennelse i blodårene, og som kan på bindevevssykdommer
- Ødem: Kan oppstå ved bindevevssykdommer fordi betennelse og skade på blodårene kan føre til lekkasje av væske fra blodbanen og ut i vevet. Andre tilstander omfatter nyre- eller hjertesvikt.
