VASKULITT (REV 034-052)
94 Iskemi i ekstremiteter, nekrose / gangren i fingre eller tær (REV 045, REV 046)
Øyvind Palm
Diagnosekoder ICD-10: I73.9 Uspesifisert perifer iskemi, ICD-10 M31.9 Uspesifiserte vaskulitter; ICD-10 I74.2 emboli og trombose i overekstremiteter
Definisjon
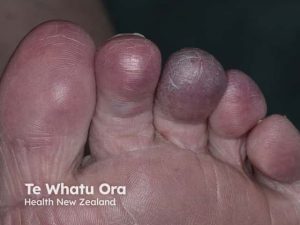
Iskemi refererer til utilstrekkelig blodtilførsel og dermed oksygenmangel til cellene i ulike deler av kroppen, som ekstremiteter, hjerne, mage-tarm-kanal og andre organer. Dette fører til akkumulering av avfallsprodukter, skade på cellemembraner og lekkasje av proteolytiske enzymer (den iskemiske kaskade). I ekstremiteter er distale strukturer som fingre og tær mest utsatt, og iskemi der kan føre til nekroser (vevsdød) og gangren (koldbrann). Det finnes to hovedtyper av nekrose/gangren:
- Tørr nekrose/gangren: Den vanligste typen, preget av tørre, mørke og mumifiserte vev.
- Fuktig nekrose/gangren: Kjennetegnes av hevelse, væske og illeluktende infeksjon. Rask kirurgisk vurdering er nødvendig.
Iskemi kan oppstå på grunn av svekkede årevegger ved vaskulitt, bindevevssykdommer, tromboemboli eller aterosklerose. Over tid kan arterietrykket føre til utvikling av aneurismer eller disseksjon i arterieveggen (Simon F, 2018). Akutt iskemi defineres ofte som symptomvarighet på under 14 dager (Fluck F, 2020).
Årsake til redusert blodsirkulasjon
Redusert blodsirkulasjon er den primære årsaken til iskemi. De vanligste mekanismene inkluderer:
- Aterosklerose: Den vanligste årsaken til iskemi, spesielt hos eldre. Aterosklerose er en langsom prosess der plakk bygger seg opp i arterieveggene og gradvis reduserer blodstrømmen. Risikofaktorer inkluderer høy alder, røyking, hypertensjon, diabetes, hyperlipidemi (høyt kolesterol) og homocysteinemi (høyt homocysteinnivå). Blant eldre (>65 år) kan mer enn 50% av lumen stenosere før blodsirkulasjon/oksygenering plutselig blir kritisk ved aterosklerose (Fowkes FGR, 2013).
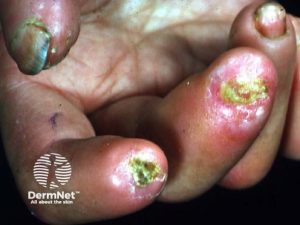
Systemisk sklerose med substanstap på fingre ved iskemi. Dermnet. CC BY-NC-ND 3.0 NZ - Bindevevssykdommer. Kan føre til digitale sår og nekrotiske fingre, spesielt ved systemisk sklerose, systemisk lupus (SLE), MCTD og antifosfolipid syndrom.
- Emboli og trombose: Akutt iskemi skyldes vanligvis enten aterosklerose eller non-aterosklerotiske prosesser som emboli (blodpropp) fra hjertet, store arterier eller aneurismer (Fowkes FGR, 2013). Non-aterosklerotiske prosesser er mer sjelden (10-15%), men kan forekomme i alle aldersgrupper. Årsaker er embolier utgående fra hjertet, store arterier eller aneurismer (Simon F, 2018).
- Raynauds fenomen: En reversibel arteriell spasme som vanligvis ikke medfører sår eller nekrose, med mindre den er forårsaket av en underliggende sykdom som systemisk sklerose, MCTD eller blodsykdom.
- Vaskulitt kan redusere eller stanse blodstrømmen på grunn av inflammasjon i åreveggene.
- Andre systemiske sykdommer og genetikk: Stenoser og okklusjoner i blodkar kan skyldes annen systemsykdom som medfører økt koagulering i blodet med tromboser og embolier. Disse omfatter; kolesterolemboli, endokarditt og hyperviskositet ved blodsykdommer, væskemangel, kardial svikt, malignitet og genetiske faktorer som lavt protein C eller protein S, anti-trombin III mangel, faktor V Leiden mutasjon eller protrombin mutasjoner og hyper-homocysteinemi.
Symptomer
Iskemi kan være akutt eller kronisk:
- Akutt iskemi: Symptomer oppstår plutselig og varer vanligvis under 14 dager (Fluck F, 2019). Ofte forårsaket av emboli eller trombose.
- Kronisk iskemi: Symptomer utvikler seg gradvis over tid, ofte på grunn av aterosklerose (hos eldre). Kan føre til smerter, claudicatio intermittens (smerter i bena ved gange) og sår på ben og føtter.
Smerter. Iskemi er svært smertefullt, uansett årsak. Smertene forverres ved fysisk aktivitet og elevasjon av affiserte ekstremiteten, og lindres i ro eller ved å senke ekstremiteten. Ved utvikling av nekroser blir smertene mer konstante.
Klaudikasjon. Typisk klaudikasjon er iskemiske smerter ved fysisk anstrengelse, på grunn av en ubalanse mellom oksygenbehov og blodtilførselen. Symptomene lindres i ro (claudicatio intermittens) (Patel SK, 2023). Årsakene ligger oftest i de store arteriene. Ved kronisk iskemi dannes avlastende kollateralårer etter hvert. Iskemisk smerte i hender eller føtter kan likevel utvikle seg til gangren og tap av fingre eller tær.
Ulcerasjoner: Sår over strekksiden av finger- og tå-ledd, samt på ankler (malleoler) er tegn på iskemi, fordi huden med blodårene lett klemmes av over slike områder. På fingerpulpa kan ulcerasjoner etterlate substanstap (pitting scars), slik en kan se ved systemisk sklerose.
Akutt iskemi i ekstremiteter (de “seks P’er”) (Pratt GH, 1954)
| De seks P’er | Symptom | Forklaring |
|---|---|---|
| 1. | Blekhet (Pale) | Blekhet i huden |
| 2. | Smerte (Pain) | Sterk iskemisk smerte |
| 3. | Parestesi | Parestesi i huden som brer seg proksimalt |
| 4. | Pulstap | Fravær av palpabel puls |
| 5. | Paralyse | Økende paralyse av muskler |
| 6. | Utmattelse (Prostration) | Fatigue, sjokk, agitasjon |
Systemisk inflammasjon og iskemiske symptomer
Vaskulitt, betennelse i blodårene, kan gi en rekke symptomer avhengig av hvilke kar som er rammet. Systemisk inflammasjon med forhøyet CRP er “alltid” til stede ved vaskulitt. Utvikling av iskemiske smerter over noen uker er vanlig. Enkelte av sykdommene (ANCA-vaskulitt) har typiske biomarkører i blod.
Bildediagnostikk og/eller biopsi kan sikre diagnosen. Fordi tilstandene ofte utvikler seg langsomt, kan man ved angiografi ofte se omfattende kollateralkretsløp som overtar mye av blodtilførselen.
- Takayasus arteritt: Rammer yngre kvinner og gir systemisk inflammasjon (høy CRP) og symptomer på iskemi i armer, sjeldnere i ben.
- Temporalis arteritt eller non-kranial storkarsvaskulitt: Rammer store arterier hos personer over 50-60 år. Iskemiske symptomer oppstår vanligvis kun i langtkomne tilfeller.
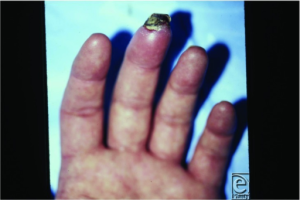
- Granulomatose med polyangiitt (GPA), mikroskopisk polyangiitt (MPA), eosinofil granulomatose med polyangiitt (EGPA) og polyarteritis nodosa (PAN): Rammer distale, mindre arterier. Symptomene utvikler seg gradvis over noen uker, i motsetning til akutt iskemi. Iskemiskader kan bli betydelige, både i fingre og tær..
Andre årsaker til iskemiske symptomer
- Aterosklerose: Klaudikasjon i legger, ikke-palpabel fotpuls, iskemiske sår og nekroser i tær er typiske tegn.
- Bindevevssykdommer: Digitale ulcera og nekrotiske fingre ses oftest ved systemisk sklerose, systemisk lupus (SLE), MCTD og antifosfolipid syndrom.
- Tromboemboli: Akutt iskemi med mindre enn to ukers sykehistorie kan indikere tromboemboli. Smertene er ofte sterke og ensidige.
- Vanligvis unilateral manifestasjon.
- Avblekning og redusert hudtemperatur distalt i hånd, fingre og i tær, i underarm eller legg.
- Sykehistorie med lignende episoder tidligere er ikke uvanlig.
- Akutt iskemi går ikke over i hvile og bør oppfattes som akutt-situasjon, der fingre og tær kan gå tapt, i noen tilfeller utvikles også livstruende komplikasjoner (Simon F, 2018).
- Dersom det samtidig ikke foreligger infeksjon (endokarditt, sepsis), malignitet eller myksom forventes CRP i utgangspunktet å være normal eller nær normal. Imidlertid vil iskemi og re-perfusjon aktiver inflammatoriske celler, cytokiner og noe stigende CRP. Tromboemboli kan være assosiert med revmatisk sykdom og har da ofte kjent bakenforliggende sykehistorie, inflammasjonstegn i blodprøver og aktuelle
Undersøkelser
Diagnostikken baseres på:
- Anamnese på tidligere symptomer, bakenforliggende risikofaktorer og slekt.
- Klinisk undersøkelse: Avblekning, puls i distale ekstremiteter, blodtrykk bilateralt, auskultasjon over store arterier.
- Blodprøver. CRP kan ved non-inflammatorisk sykdom være normal eller nær normal i utgangspunktet, men vil stige ved iskemi og re-perfusjon. I noen tilfeller foreligger typiske biomarkører som ANA med ENA og subgrupper, lupus antikoagulant, beta-2 GP, kardiolipin antistoff. Andre markører for tromboemboli-risiko kan være genetiske faktorer (slekts-anamnese) som lavt protein C eller protein S, anti-trombin III mangel, faktor V Leiden mutasjon eller protrombin mutasjoner og hyper-homocysteinemi. Fastende blodsukker og/eller HbA1c med take på diabetes.
- Bildediagnostikk (ultralyd, CT-angiografi, MR-angiografi, PET/CT)
- Biopsi kan være nyttig, men sjelden tilgjengelig ved iskemi utgående fra store blodårer.
Sykdommer med iskemi i ekstremiteter
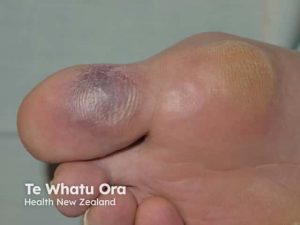
ANCA-vaskulitt (GPA, MPA, EGPA): Inflammasjon i små og mellomstore kar, kan føre til vaskulitt i ekstremitetene med iskemi og nekrose.
Antifosfolipid syndrom: Primært eller SLE-assosiert: Autoantistoffer mot fosfolipider øker risikoen for trombose, som kan gi iskemi i ekstremiteter.
Aterosklerose (se ovenfor): Høy alder, røkere, diabetes, hyperkolesterolemi. Åreforkalkning med plakkdannelse i arteriene, fører til gradvis forsnevring og iskemi.
Atrieflimmer: Risiko for tromboemboli (dersom ikke adekvat antikoagulert). Uregelmessig hjerterytme øker risikoen for trombedannelse i hjertet, som kan embolisere til ekstremitetene og forårsake iskemi.
Behcets syndrom: Tromboembolier, kan utløses av skade eller kirurgi. Systemisk vaskulitt som kan affisere både vener og arterier. Trombose og vaskulitt kan føre til iskemi.
Blue toe syndrome (kolesterolemboli)
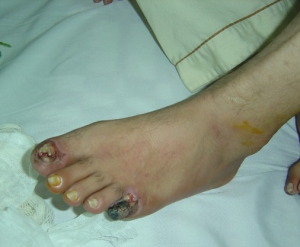
Buergers sykdom (Thrombangiitis obliterans): Vennligst se Thrombangiitis obliterans nedenfor på denne listen.
Cannabis: Kan forårsake vasospasme og dermed forverre eksisterende iskemi. Vasospasme som kan forsterkes også av snus og tobakk (Goval H, 2017)
Compartment syndrom: Økt trykk i en muskellosje komprimerer blodkar og nerver, fører til iskemi og vevsskade.
Cystisk adventitia sykdom: Cyster i arterieveggen, oftest i knehasen (a. poplitea), kan komprimere arterien og forårsake iskemi.
Diabetes: Mønkebergs mediasklerose: Affiserer media. Mikrovaskulære komplikasjoner og økt risiko for aterosklerose bidrar til iskemi i ekstremitetene.
Ehlers-Danlos syndrom: Strukturforandringer i arterier som kan føre til aneurismer og disseksjoner som kan gi iskemi.
Ergotamin (migrenemiddel): Migrenemiddel som kan forårsake vasospasme og iskemi ved overforbruk.
Frostskade: Direkte vevsskade forårsaket av kuldeeksponering, kan føre til iskemi og nekrose.
Genetiske risikofaktorer som genetiske faktorer som lavt protein C eller protein S, anti-trombin III mangel, faktor V Leiden mutasjon eller protrombin mutasjoner og hyper-homocysteinemi. Øker risikoen for trombose,
Infeksiøs endokarditt: Infeksjon i hjerteklaffene kan føre til septiske embolier som kan forårsake iskemi i ekstremitetene. Ekkokardiografi og blodkulturer
Kalsifylaksi: Deponering av kalsium i karveggen kan gi trombosering/okklusjon og nekrose: Sees ved nyresvikt og forstyrrelser i kalsium-omsetningen.
Kolesterol embolier (Blue toe syndrome): Forhøyet kolesterol, høy alder, oftest menn. Forutgående kirurgisk inngrep eller skade. Kolesterolkrystaller løsner fra plakk i arteriene og embóliserer til små blodkar i ekstremitetene, forårsaker iskemi.
Kryoglobulinemi: Immunkomplekser felles ut i kulde og kan forårsake vaskulitt og iskemi. Kryoglobuliner i blodserum, sjekk ANA, hepatitt C- og B, HIV, elektroforese og immunglobuliner. Redusert blodviskositet og immunkomplekser
Kryofibrinogenemi: Fibrinogen felles ut i kulde og kan forårsake vaskulitt og iskemi. Kryofibrinogen i plasma. Redusert blodviskositet og immunkomplekser.
Kuldeagglutinin syndromet: Autoantistoffer binder seg til erytrocytter i kulde og forårsaker agglutinasjon og iskemi. Redusert blodviskositet
Kokain: Potent vasokonstriktor som kan forårsake alvorlig iskemi i ekstremitetene. Vasospasme med kognitive symptomer, akutt koronararteriesyndrom eller myokardinfarkt, myokarditt, perforasjon av neseskillevegg og rhinitt, abstinenssymptomer, munntørrhet.
Lymfom: Angiotrofisk B-celle lymfom kan infiltrere karveggen og forårsake iskemi.
Malignitet: Økt risiko for trombose og hyperviskositetssyndromer kan føre til iskemi. Malignitet-utredning (andenokarsinom, myelomatose, Waldenstrøms makroglobulinemi). Redusert blodviskositet og immunkomplekser.
Marfans syndrom; Strukturforandringer med svakhet i bindevevet kan affisere arterieveggen og føre til aneurismer og disseksjoner, som kan gi iskemi.
MCTD: Bindevevssykdom med Raynauds fenomen, som kan føre til vasospasme og iskemi.
Myelomatose: Økt risiko for hyperviskositetssyndrom kan føre til iskemi. Oftest IgG-paraproteinemi, sjeldnere IgA eller IgD.
Myksom (atrialt): Godartet hjertesvulst som kan embolisere og forårsake iskemi i ekstremitetene. Kan medføre tromboemboli. Ekkokardiografi, høy SR.
Nefrotisk syndrom;Økt risiko for trombose pga. proteintap.
Nikotin og snus: Vasokonstriksjon kan forverre eksisterende iskemi.
Ogilvies syndrom: Akutt kolondilatasjon med iskemi, assosiert med kritisk sykdom og kirurgi. Nekroser relatert til kreft-sykdom (Wright GD, 2019)
Polycytemi (forskjellige årsaker): Økt antall røde blodceller øker blodets viskositet og risikoen for trombose.
Paroksysmalt finger-hematom: Spontan karruptur med blødning i fingeren, kan gi iskemi. Oftest middelaldrende kvinner. Tilsvarende rupur med blødning kan sees subkonjunktivalt.
Post-partum periode: Økt risiko for trombose.
Polyarteritis nodosa (PAN): Systemisk vaskulitt som affiserer mellomstore arterier, kan gi iskemi i ekstremitetene.
P-piller: Østrogenholdige p-piller øker risikoen for trombose.
Revmatoid artritt: Vaskulitt i små kar medfører små subkutane blødninger og kan være uten behandlingsmessig betydning. Vaskulitt i større kar kan medføre større nekroser og være alvorlig.
Raynauds fenomen; Vasospasme i fingre og tær utløst av kulde, kan gi iskemi. Primær form utgjør 80% av Raynauds og skyldes vasospasme uten bakenforliggende sykdom og disse pasientene utvikler (nesten) aldri digitale ulcerasjoner og nekroser. Neglefold kapillaroskopi forventes å være normal. Sekundær Raynauds (vasospasme og vaskulopati) ved systemisk sklerose, MCTD, SLE og andre sykdommer kan derimot medføre stor skade. Patologiske funn ved neglefold kapillaroskopi forventes.
Svangerskap: Økt risiko for trombose.
Systemisk lupus (SLE): Endokarditt (Libman-Sacks). Infeksiøs blant immunsupprimerte. Assosiert med antifosfolipid syndrom. Økt aterosklerose-forekomst i forløpet.
Systemisk sklerose: Sekundært Raynauds fenomen. Iskemiske sår på fingerpulpa (må skilles fra kalsinose/subkutan kalk med sår). Iskemiske nekroser i fingre.
Tibialis anterior syndrom: Nekrose av fremre og laterale legg på grunn av okklusjon av a. tibialis anterior. Gir rødme, hevelse, smerte og drop-foot. Inflammatorisk sykdom i små og mellomstore arterier og vener, primært i ekstremitetene. Fører til gradvis okklusjon og iskemi.
Thrombangiitis obliterans (Burgers sykdom): Unge storrøykere. Distale arterier (bilateral ekstremitetsnekrose, affeksjon av temporal arterien er rapportert, migrerende tromboflebitt.
Thoracic outlet syndrome; kompresjon av brachial pleksus.
Tromboemboli (se ovenfor). Blodpropp som vandrer i blodårene og forårsaker akutt iskemi.
Waldenströms makroglobulinemi;Økt IgM fører til hyperviskositet og risikoen for trombose.
Differensialdiagnoser
Smerter av andre årsaker kan feiltolkes som iskemi i ekstremiteter. Aktuelle sykdommer omfatter:
- Algodystrofi/CRPS )Komplekst regionalt smertesyndrom): Kjennetegnes av kroniske smerter, hevelse og endringer i hud og temperatur og som kan ligne på iskemi på grunn av lignende symptomer som smerte, hevelse og hudforandringer.
- Artritt: Smerter, hevelse og stivhet i leddene kan ligne på de tidlige symptomene på iskemi.
- Fibromyalgi: Utbredt smerte og ømhet i muskler og ledd kan ligne på iskemi på grunn av lignende symptomer som smerte og ømhet.
- Infeksjon (nekrotiserende fasciitt): En alvorlig infeksjon i bløtvevet som kan gi raskt utviklende smerter, hevelse og misfarging av huden og som kan ligne på akutt iskemi.
- Isjas: Skyldes irritasjon eller kompresjon av isjiasnerven og kan gi smerter som stråler nedover beinet. Disse kan ligne på symptomer på iskemi i benet.
- Gomustumor: En sjelden, men godartet tumor som oftest oppstår under en fingernegl og som kan gi smerter og misfarging som kan ligne på iskemi.
- Myositt: kan gi smerter, svakhet og hevelse i musklene som kan ligne på symptomer på iskemi.
- Nevritt/nevropati: Inflammasjon eller skade på nervene kan gi smerter, nummenhet og prikking i ekstremitetene som kan ligne på symptomer på iskemi.
- Polymyalgia revmatika: Smerter og stivhet i muskler, spesielt i skuldrer og hofter. Kan ligne på iskemi på grunn av lignende symptomer som smerte og stivhet, særlig hos eldre personer.
- Spinal stenose: Gir innsnevring av spinalkanalen og som kan gi smerter og nummenhet i bena. Disse kan ligne på symptomer på iskemi.
- Statin-myalgi: Kan være en bivirkning av statiner (kolesterolsenkende medisiner), og som kan ligne på iskemi på grunn av lignende symptomer som smerte og svakhet i musklene.
- Sweets syndrom: Sjelden tilstand som gir feber, hudutslett og leddbetennelse og som i noen tilfeller kan ligne på vaskulitt-lignende manifestasjoner som kan forveksles med iskemi.
Behandling
Behandlingen av iskemi avhenger av den underliggende årsaken og har som mål å gjenopprette normal blodsirkulasjon. Behandlingsresponsen kan ta flere uker.
Medikamentell behandling
Medikamenter spiller en viktig rolle i behandlingen av iskemi, og valg av medikament avhenger av årsaken til den reduserte blodsirkulasjonen. Vanlige medikamentgrupper inkluderer:
- Blodplatehemmere: Forhindrer dannelse av blodpropper og brukes ofte ved akutt iskemi forårsaket av trombose eller emboli. Eksempler inkluderer acetylsalisylsyre (Albyl-E), klopidogrel (Plavix) og ticagrelor (Brilique).
- Kolesterolsenkende midler (statiner): Reduserer nivået av kolesterol i blodet og kan bremse utviklingen av aterosklerose, som er en vanlig årsak til kronisk iskemi.
- Karutvidende midler: Forbedrer blodstrømmen ved å utvide blodårene. Eksempler inkluderer kalsiumblokkere, fosfodiesterase 5-hemmere (sildenafil), topisk nitrat (nitroglyserinsalve), iloprost (Ilomedin) og endotelinreseptorantagonister (bosentan).
- Antibiotika: Brukes for å behandle infeksjoner som kan oppstå som følge av iskemi, spesielt ved fuktig gangren.
- Kortikosteroider og immunsuppressiva: Brukes for å dempe betennelsen i blodårene ved vaskulitt (Sanchez-Alamo B, 2023).
Kirurgisk behandling
I noen tilfeller kan kirurgisk behandling være nødvendig for å gjenopprette blodsirkulasjonen. Vanlige kirurgiske inngrep inkluderer:
- Angioplastikk og stenting: En prosedyre der en ballongkateter føres inn i den trange eller blokkerte arterien og utvides for å åpne opp blodåren. Et stent (et lite metallrør) kan settes inn for å holde arterien åpen.
- Bypassoperasjon: En ny blodåre (enten fra pasienten selv eller en kunstig blodåre) sys inn for å lede blodet utenom den trange eller blokkerte delen av arterien.
- Amputasjon: I ekstreme tilfeller, der vevet er dødt eller døende og ikke kan reddes, kan det være nødvendig med amputasjon av den affiserte kroppsdelen.
- Katetertrombektomi: Ved akutt iskemi forårsaket av trombose kan blodproppen fjernes ved hjelp av et kateter som føres inn i blodåren (Fluck F, 2019).
Livsstilsendringer
Livsstilsendringer er viktige for å redusere risikoen for iskemi og forbedre prognosen. Anbefalte endringer inkluderer:
- Røykeslutt: Røyking er en betydelig risikofaktor for aterosklerose og bør unngås.
- Sunt kosthold: Et kosthold rikt på frukt, grønnsaker og fullkorn, og med begrenset inntak av mettet fett og salt, kan bidra til å redusere kolesterolnivået og forbedre hjertehelsen.
- Regelmessig mosjon: Fysisk aktivitet kan forbedre blodsirkulasjonen, styrke hjertet og redusere risikoen for overvekt og diabetes.
- Vektreduksjon: Ved overvekt kan vektreduksjon bidra til å redusere belastningen på hjertet og blodårene, samt redusere risikoen for diabetes og hypertensjon.
Annen behandling
- Smertelindring: Sterke smertestillende medikamenter kan være nødvendig i den akutte fasen for å lindre iskemiske smerter. I sjeldne tilfeller kan nerveblokkade være aktuelt.
- Fysioterapi: Kan være nyttig for å forbedre bevegelighet og styrke i den affiserte ekstremiteten etter en iskemisk episode.
- Psykologisk støtte: Kronisk smerte og funksjonsnedsettelse kan påvirke den psykiske helsen, og psykologisk støtte kan være viktig for å hjelpe pasienten med å mestre sykdommen.
Litteratur
