ARTRITT (REV 006-REV 020)
17 Punksjon og aspirasjon av ledd og injeksjonsbehandling, seneskjeder og bursa (REV 019, REV 020)
Jan Tore Gran and Øyvind Palm
Punksjon, aspirasjon og injeksjon av ledd (REV 019)
Innledning
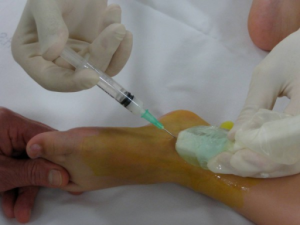
Å kunne utføre punksjon, aspirasjon og injeksjon i ledd er en sentral ferdighet i revmatologi. Revmatologen skal selvstendig kunne utføre dette i fingerledd, håndledd, albue, skulder, hofte, kne, ankel og tåledd.
Intraartikulær injeksjon av kortikosteroider er en godt etablert og effektiv behandling ved ikke-infeksiøs leddbetennelse. Hollander regnes som pioneren på området (1951). Studier viser at slike injeksjoner brukes hyppig i revmatologisk praksis og har lav forekomst av komplikasjoner (Hartmann H, 2000). Internasjonale retningslinjer finnes fra EULAR (Uson J, 2021).
Prosedyrekoder
- Leddpunksjon / artrocentese: TN_10.
- Ultralyd-veiledet leddpunksjon: NXA10K
- Mikroskopi av leddvæske: NXFT05
- Leddvæskeundersøkelse i polarisert lys: NXFT05
Les også i Kompendiet:
Informasjon og samtykke
Før prosedyren skal pasienten informeres om:
- Indikasjon for prosedyren
- Hvordan den utføres
- Mulige fordeler, bivirkninger og risikoer
Samtykke må innhentes, skriftlig eller muntlig.
Kartlegg alltid eventuelle allergier, spesielt mot lokalanestesi.
Indikasjoner
Intraartikulær steroidinjeksjon er aktuell ved steril inflammasjon i synoviale ledd, for eksempel ved:
- Artritt
- Artrose med sekundær inflammasjon
- Krystallartritt
- Bursitt
De vanligste leddene som injiseres er kne (78 %) og skulder (70 %) (Torre-Aboki J, 2022). I en studie var indikasjonene: artritt (76 %), artrose (74 %), krystallartritt (71 %) og bursitt (70 %).
Gjennomføring
Prosedyren skal utføres i et rent, rolig og godt opplyst rom.
Pasienten plasseres stabilt og komfortabelt. Vasovagale reaksjoner kan oppstå hos ca. 2,6 % (Kennedy DJ, 2013), så assistanse og nødvendig utstyr bør være tilgjengelig.
Aseptisk teknikk
- Bruk alkoholbasert desinfeksjon, og la huden tørke.
- Stikk alltid gjennom intakt hud.
- Bruk lokalanestesi ved små ledd (fingre, tær).
- Ved større ledd (som kne): aspirer leddvæske før injeksjon for å bekrefte riktig plassering (backflow-teknikk) (Luc M, 2006).
- Injiser aldri mot motstand (Hartmann H, Tidskr nor legefor, 2000).
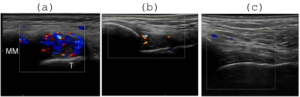
Ultralydveiledning
Bruk av ultralyd (UL) øker treffsikkerheten ved både aspirasjon og injeksjon, og anbefales ved usikker anatomisk tilgang. Se også eget kapittel om ultralyd av ledd, sener og tilgrensende strukturer.
Valg av medikament
-
Vanligst brukes kortikosteroider med lav vannløselighet, som gir langvarig lokal effekt:
- Triamcinolon heksacetonid (Lederspan)
- Metylprednisolonacetat (Depot-Medrol)
- Disse gir kraftig lokal antiinflammatorisk effekt og mindre systemisk virkning enn betametasonacetat (Celeston Chronodose).
- Lokalanestesi (Lidocain/Xylocain) brukes ofte ved små ledd, men er sjelden nødvendig ved knepunksjon.
- Lokalanestetika kan brukes som krem, injiseres subkutant, blandes med steroid eller gis før selve steroidinjeksjonen.
Komplikasjoner og forholdsregler
Komplikasjoner er sjeldne. De vanligste er:
- Smerte og lett blødning
- Hudatrofi og depigmentering (ca. 1 %)
- septisk/infeksiøs artritt er svært sjelden (0,01–0,037 %) ved korrekt teknikk (Geirsson AJ; Hartmann H, 2000)
Forholdsregler:
- Diabetes: informer om risiko for midlertidig blodsukkerstigning, særlig dag 1–3 (Choudhry MN, 2016).
- Svangerskap: vurder nytte mot mulig risiko.
- Antikoagulantia: som regel ikke kontraindisert, men vurder blødningsrisiko (Uson J, 2021).
Klinisk nytte
Kortikosteroidinjeksjon i ledd er en trygg og effektiv behandling.
Omtrent 50 % av pasientene får klinisk bedring, mens ca. 20 % kan oppleve bivirkninger eller komplikasjoner (Torre-Aboki J, 2022).
Punksjon, aspirasjon og injeksjon av seneskjeder og bursae (REV 020)
Indikasjoner
Punksjon og injeksjon i seneskjeder og bursae brukes ved:
- Tendosynovitt, tendovaginitt
- Bursitt
- Entesitt
Ofte er årsaken en underliggende inflammatorisk sykdom, som revmatoid artritt, psoriasisartritt eller andre spondyloartritter.
Prosedyren kan utføres med eller uten ultralydveiledning.
Medikamentvalg
Vanlig blanding: Totalt 0,6–2 ml, bestående av like deler:
- Betametason (Celeston Chronodose)
- Xylocain 1 % (uten adrenalin)
Kontraindikasjoner
Absolutte kontraindikasjoner:
- Sepsis eller bakteriemi.
- Hudinfeksjoner på innstikkstedet.
Forsiktighet:
- Ved lokale infeksjonstegn.
- Ved bruk av platehemmere eller antikoagulantia (ikke absolutt kontraindisert, men INR bør måles ved warfarinbruk).
- Unngå injeksjon plantart (under foten) pga. risiko for fettatrofi og belastningssmerter.
Spesifikke tilstander
Triggerfinger (stenoserende tendosynovitt, digitus saltans). Fingeren låser seg i bøyd stilling. Vanlig årsak: overbelastning, degenerasjon eller inflammasjon (inkl. RA). Dersom avlastning ikke hjelper, anbefales kortikosteroidinjeksjon (Merry SP, 2020). Vennligst les mer i eget kapittel om triggerfinger.
Andre seneskjeder. Små seneskjeder på ekstensorsiden av hånd, ankel og tær kan injiseres med god effekt.
Karpal tunnel syndrom (canalis carpi). Kortikosteroidinjeksjon kan redusere lokal inflammasjon og trykk på nerven. Bruk gjerne ultralydveiledning (Yang F-A, 2021). Effekten er ofte god, men residivrate er høyere enn etter kirurgi.
Rotatorcuff-syndrom Frozen shoulder. Injeksjon i bicepsseneskjede eller subakromial bursa kan hjelpe.
Ved adessiv kapsulitt/frozen shoulder kan tidlig injeksjon (innen 1 år fra debut) forkorte sykdomsforløpet (Challoumas D, 2020).
Lateral epikondylitt (tennisalbue). Injeksjon kan vurderes ved artritt, men ved isolert tendinopati anbefales konservativ behandling, da tilstanden ofte går over av seg selv i løpet av 12–18 måneder (Sims SEG, 2014).
Bursitt (olecranon, prepatellart). Infeksjon må utelukkes med PCR, mikroskopi og dyrkning. Infeksiøs bursitt behandles med antibiotika og drenasje. Ikke-infeksiøs bursitt behandles konservativt, eventuelt med aspirasjon. Kortikosteroidinjeksjon kan redusere væskeproduksjon, men brukes med forsiktighet pga. bivirkningsrisiko (Sayegh ET, 2014; Baumbach SF, 2014).
