BEHANDLING (REV 015, REV 033, REV 050, REV 055, REV 078, REV 079)
242 Kortikosteroider systemisk og leddinjeksjoner. Glukokortikosteroider. Prednisolon (REV 015, REV 031, REV 050)
Øyvind Palm and Jan Tore Gran
ATC koder (for legemiddelstatistikk): Prednisolon: H02A B06. Lederspan: H02A B08
Systemisk behandling
Definisjon. I revmatologisk praksis refererer kortikosteroider vanligvis til glukokortikosteroider, selv om kortikosteroider også inkluderer mineralkortikosteroider. Naturlige kortikosteroider produseres i binyrebarken (korteks), mens prednisolon og hydrokortison er syntetiske kortikosteroider. Av disse er prednisolon mest brukt innen revmatologi.
Historie. Kortikosteroider, og spesielt prednisolon, har en dramatisk og nesten mirakuløs historie knyttet til deres introduksjon i behandlingen av revmatiske sykdommer. På 1940-tallet var revmatoid artritt (RA) en alvorlig og invalidiserende sykdom med få effektive behandlingsalternativer. Pasienter led av alvorlige smerter, stivhet og leddskader. I 1948 utførte Dr. Philip Showalter Hench og hans team ved Mayo Clinic banebrytende forskning på et stoff kalt kortison. De behandlet en pasient med alvorlig RA med kortison, og resultatene var oppsiktsvekkende. Innen få dager opplevde pasienten en dramatisk reduksjon i smerte og stivhet, og hun kunne bevege leddene sine på en måte som tidligere hadde vært umulig. Dette var nesten sett på som et mirakel av både legene og pasienten. Nyheten om kortisonens effekter spredte seg raskt, og det ble hyllet som et medisinsk gjennombrudd. Hench og hans kolleger ble tildelt Nobelprisen i fysiologi eller medisin i 1950 for deres arbeid.
Prednisolon er et syntetisk kortikosteroid som ble utviklet etter kortison. Det har mange av de samme antiinflammatoriske effektene som kortison, men er mer potent. I dag, er kortikosteroider sett på som ett viktig medikament for og dempe akutte inflammasjoner. Deretter vil oftest andre medikamenter ta over den langsiktige behandlingen.
Virkning. Kortikosteroider har antiinflammatorisk og immunsuppressiv virkning ved å bide seg til glukokortikoidreseptor og dermed utløse antiinflammatoriske cytokiner. De har effekt på T-lymfocytter og monocytter (Norsk Legemiddelhåndbok, 2021).
Typer kortikosteroider
- Kortidsvirkende: Hydrokortison (cortisol) og kortison. Biologisk virkningstid er 8-12 timer. Antiinflammatorisk effekt: faktor 0,8 (kortison) – 1 (hydrokortison). Moderat mineralkortikoid virkning.
- Middelsvirkende: Prednisolon, prednison, metylprednisolon (Depot Medrol), triamcinolon (Ledercort, Lederspan, Kenacort). Biologisk virkningstid 15-48 timer. Antiinflammatorisk effekt: faktor 4 (prednisolon) – 5 (metyl-prednisolon og triamcinolon). Lav mineralkortikoid virkning.
- Langtidsvirkende: Betametason, Deksametason (Decadron). Biologisk virkningstid på 36-72 timer. Antiinflammatorisk effekt: faktor 25-30. Ingen mineralkortikoid virkning.
Indikasjoner. Revmatoid artritt (RA), systemisk lupus erythematosus (SLE), vaskulitt-sykdommer, polymyalgia revmatika (PMR).
Dosering. Varierer med indikasjonsstillingen. Lavest mulig start- og vedlikeholdsdose med seponering når det er mulig. Dessverre medfører også lave doser bivirkninger når de brukes over lengre tid. En lav dose prednisolon kan defineres som < 7,5 mg/døgn, høy dose > 30 mg/dag og puls-behandling mer enn 250 mg prednisolon-ekvivalent gitt en eller flere dager (Buttgereit F, 2002). Metylprednisolon/Solu-Medrol er ca. 20% mer potent enn prednisolon (se virkning ovenfor).
Bivirkninger
- Addisons syndrom, sekundær: Kortisolmangel forårsaket av binyrebarksuppresjon. Utredning hos voksne: Gradvis reduksjon av dosen til prednisolon 5 mg/dag eller lavere. Etter to måneder på lav dose måles serum-kortisol minst 24 timer etter siste prednisolon-inntak. Morgen-kortisol-verdier under referanseområdet tyder på kortisolmangel.
- Benvev: Caput-nekrose, osteoporose, osteoporotisk fraktur
- Gastrointestinal blødning: Risikoen øker med dosen og i kombinasjon med NSAIDs (Narum S, 2014)
- Hjerte-kar: Hjertesvikt, ødemtendens, hypertensjon
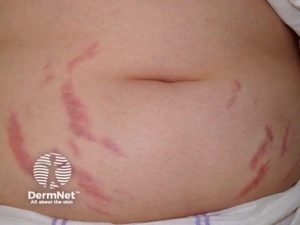
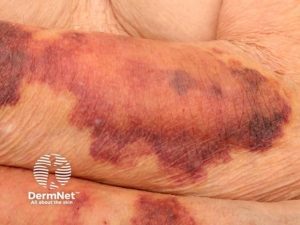
- Hud: Blødninger (ekkymoser), purpura, forverring av psoriasis etter seponering, hirsutisme, atrofi, striae, akne.
- Infeksjoner: Sepsis, leverabscess, cholecystitt, infeksiøs bursitt, mamma-abscess, septisk artritt og herpes zoster, pneumocystis, cytomegali og andre opportunistiske infeksjoner. Særlig ved prednisolon > 15-20mg/d eller tilsvarende (Youseff J, 2015).
- Leukocytose (antall leukocytter kan øke under behandlingen)
- Muskler og sener: Muskelatrofi, seneruptur.
- Mage-tarm: Ulcus ventriculi/duodeni, dyspepsi, divertikulitt.
- Metabolsk: Vektøkning, diabetes mellitus, osteoporose
- Nyrekrise: Ved systemisk sklerose
- Osteoporose
- Sirkulasjon/blod: Leukocytose (økt frisetting av modne granulocytter fra benmarg)
- Øye: Katarakt, glaukom
- Diverse: Psykiske (søvnforandringer, euforisme, psykose). Steroid-myopati. Diabetes mellitus. Cushingoid. Vektøkning (Rice JB, 2017)
Deflazacort (Calcort) er et methylprednisolon-derivat av prednisolon. Deflazacorts effekt er omkring 80 % av prednisolon slik at for eks. 6 mg deflazacort tilsvarer 5 mg prednisolon. Substansen kan ha mindre negative effekter på benmineralisme (osteoporose) og glukosemetabolisme (diabetes). Kan vurderes ved langvarig prednisolonbehandling når slike bivirkninger kan forventes. Kan forskrives som tabletter på registreringsfritak.
Intravenøs behandling
Kortikosteroider gitt i store doser intravenøst (metylprednisolon pulsbehandling) brukes ved alvorlig systemisk affeksjon, som ved revmatoid artritt-vaskulitt med større nekroser eller sår. Forsiktighet bør utvises ved pulsbehandling med metyl-prednisolon hos pasienter med hjerte-arytmi (spesifikk anamnese i forkant og ev. behov for EKG / annen utredning vurderes i hvert tilfelle).
Intraartikulære injeksjoner
Det anbefales en liberal holdning til intraartikulære injeksjoner med kortikosteroid (triamcinolon, Lederspan) ved inflammatorisk artritt. Teknikken læres under tjenestetiden som LIS-lege. En del mulige inngangsporter og metoder for noen av de vanligste leddene som egner seg for injeksjonsbehandling er vist i eget kapittel om Leddvæske og prøvetakning. Injeksjonene kan med fordel styres ultralydveiledet for best treffsikkerhet (Norberg LB, 2018).
Injeksjon i seneskjeder og bursa er beskrevet i eget kapittel.
Behandling av barn
Svangerskap
Vennligst se info fra NKSR
Retningslinjer/prosedyrer
EULAR definisjon av lave og høye doser kortikosteroider (Strehl C, 2015)
Norsk Revmatologisk Forenings prosedyre for intraartikulære injeksjoner (i pdf-format)
Litteratur
Youseff J, 2015 (infeksjonsrisiko)
