ANDRE SYKDOMMER (REV 063-REV 077)
179 Lymfadenopati, hovne lymfeknuter, lymfeknutesvulst (REV 030)
Øyvind Palm and Jan Tore Gran
ICD-10: R59.0 Lokalisert lymfadenopati; R59.1 Generaliserte lymfadenopati; R59.9 Uspesifisert lymfadenopati
Definisjon
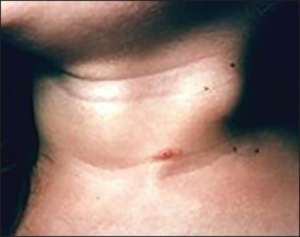
Lymfadenopati er unormal forstørrelse av lymfeknuter. Årsakene kan være infeksjoner (bakterier, virus eller sopp), kreft eller inflammatoriske revmatiske sykdommer i aktiv fase. Lymfadenopati defineres som minst én forstørret lymfeknute, men grensen for hva som anses som patologisk varierer, avhengig av lymfeknutens lokalisering (Mani R, 2023).
Størrelse og konsistens
Normalt skal lymfeknuter være mindre enn 1 cm i største diameter. Imidlertid regnes lymfeknuter > 0,5 cm som patologiske i supraklavikulære, popliteale, liliakale områder og ved albuer. I lysken kan normale lymfeknuter være opp til 1,5-2 cm i største diameter. Konsistensen er også viktig; harde og ujevne lymfeknuter kan tyde på malignitet eller infeksjon.
Årsaker
Lymfeknutene er en del av immunsystemet og reagerer på fremmede inntrengere eller autoimmunitet (f. eks. ved revmatiske sykdommer). Ofte ses lymfadenopati ved feber av ukjent årsak. En huskeregel for årsaker til lymfadenopati er MIAMI (Malignitet, Infeksjoner, Autoimmunt, «Miscellaneous», Iatrogent).
- Malign lidelse: Hodgkins/non-Hodgkins, leukemi. Kaposis sarkom, metastaser, hud-neoplasmer. Supraklavikulær adenopati er forbundet med risiko for intraabdominal malignitet.
- Infeksjoner: Vanligste årsak til lymfadenopati. Virusinfeksjoner som adenovirus, cytomegali (CMV), hepatitt, herpes zoster, HIV, mononukleose (EBV) og rubella. Bakterier som ved hudinfeksjoner med streptokokker eller stafylokokker, men også tuberkulose, andre mykobakterier, brucellose (via storfe, sau, gris, geit, men sjelden i Norge), cat-scrach disease (bartonella), tularemi (harepest, gnagere sprer bakterien franciscella tularensis), tyfoid feber, borreliose, toksoplasmose, sekundær syfilis, lymfogranuloma venerecum, sopp og parasitter.
- Autoimmune sykdommer: Adult Stills, juvenil artritt, systemisk lupus (SLE), Sjøgrens, revmatoid artritt, dermatomyositt, Kawasakis sykdom.
- “Miscellaneous” (diverse): Granulomatøs lymfadenopati: amyloidose, sarkoidose, berylliose, Canale-Smiths syndrom (Autoimmun lymfoproliferativt syndrom), Castleman sykdom (angiofollikulær lymfeknute hyperplasi), coccidioidomykose, cryptokokker, histoplasmose, silikose). Histiocytose (Rosai-Dorfmans sykdom og andre), hypertyreose, Kikuchi-Fujimoto sykdom, Kimura sykdom, lipidavleiringssykdommer/sfingolipidoser, Mb. Waldenström (IgM-paraproteinemi).
- Iatrogent (medikamentutløst): Allopurinol, atenolol, captopril, karbamazepin, fenytoin, hydralazin, penicillin, kinidin, trimetoprim-sulfa. Avstøtningsreaksjon/rejeksjon etter transplantasjon eller serumsyke etter transfusjon.
Inndeling etter lokalisering
Lokalisert lymfadenopati
Ved lokalisert lymfadenopati bør andre lymfeknuteregioner undersøkes med tanke på om det foreligger generalisert utbredelse (se nedenfor).
Cervical lymfadenopati: Vanligst hos barn pga. virusinfeksjoner. Cervikale, forskyvelige lymfeknuter som vokser fort er ellers typisk for stafylokokk- og streptokokkinfeksjoner. De kan da indikere behov for antibiotika eller punktering og drenasje dersom det foreligger abscess. Persisterende lymfadenopati over måneder kan indikere atypiske mykobakterier, cat-scratch disease (katteklor-sykdom / bartonell-infeksjon), stomatitt, IgG4 relatert sykdom, Kikuchi sykdom, Kimura sykdom eller sarkoidose. Disse mistolkes ofte som malign sykdom/kreft. Også aktive klassiske inflammatoriske sykdommer medfører hovne hals-lymfeknuter. Muligheten for malignitet, særlig hvis andre regioner også er involvert, må alltid vurderes (se mer nedenfor).
Supraklavikulært: Hos både barn og voksne ofte assosiert med malignitet (Virchows lymfeknute) i 34-50%, hyppigst etter 40 års alder (Chau I, 2003; Rosenberg TL, 2014).
Aksiller. Infeksjoner og skader på armer er vanlige årsaker. Noen infeksjoner er cat-scratch disease, tularemi og sporotrichose (sjelden mykose). I fravær av infeksjon eller skade må en spesielt vurdere tegn til Hodgkins lymfom eller non-Hodgkins lymfom. Også kreft i mamma, lunger, thyreoidea, ventrikkel, kolorektal tumor, pankreas, ovarier, nyrer og hud (malignt melanom) kan metastasere til aksillene. Dessuten kan silikon-brystimplantater medføre lymfadenopati og inflammasjon dersom de lekker silikon (Shipchandler TZ, 2007).
Albue-regionen (trochleært). Lymfeknuter større enn 0,5 cm er patologiske i denne regionen. Årsaker kan være infeksjoner i armen, sarkoidose og sekundær syfilis (Sigmunds glandel), men en bør også vurdere om lymfom eller malignt melanom kan foreligge.
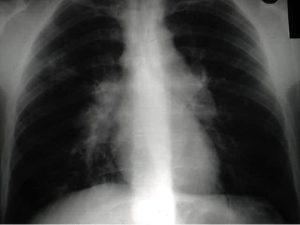
Lungehilus. Bilateralt forstørrede lymfeknuter ses ved sarkoidose. Differensialdiagnostisk vurderes mulighet for tuberkulose og lymfom som begge er oftere unilateralt.
Lysken (inguinal lymfadenopati). Lymfeknuter større enn 1,5-2 cm i største diameter anses som patologiske. Adenopati oppstår ved hudinfeksjoner i underekstremiteter, men også på grunn av seksuelt overførte sykdommer som herpes simpleks (HSV-2), lymfogranuloma venericum (skyldes en type chlamydia som er sjelden i Norge) og syfilis. Malignitet i genitalia/uretra og malignt melanom forekommer, mens Hodgkins og non-Hodgkins lymfom er uvanlig i denne regionen.
Generalisert lymfadenopati
Forstørrede lymfeknuter i to eller flere regioner kan skyldes systemiske sykdommer som: malignitet, infeksjoner, autoimmune sykdommer (artritt, bindevevssykdommer, vaskulitt, juvenil artritt med flere), sarkoidose og medikamenter. Nærmere diagnostikk er nødvendig for å differensiere mulige årsaker og konsekvenser. Benigne tilfeller skyldes ofte selvbegrensende virale infeksjoner som mononukleose (EBV) (barn, ungdom). Andre (opportunistiske) infeksjoner er HIV, mykobakterier (tuberkulose eller atypiske), lues, brucellose, tularemi, kryptokokker og cytomegalovirus (CMV). En må også vurdere lymfom, leukemi (akutt / kronisk lymfatisk og myelogen) og metastaserende kreftsykdommer.
Risikofaktorer for malignitet ved lymfadenopati
- Alder over 40 år
- Generalisert lymfadenopati
- Lymfadenopati i mer enn mer 4-6 uker
- Lymfeknute som fortsatt er forstørret etter 8-12 uker
- Mannlig kjønn
- Supraklavikulær lokalisasjon
- Systemiske symptomer: nattesvette, feber, vekttap, hepatosplenomegali
Utredning av forstørrede lymfeknuter
Generalisert lymfeknutesvulst bør medføre rutinemessige laboratorieprøver og tester for infeksjon og autoimmune sykdommer. Dersom årsaken til glandelsvulsten er uklar, kan glandelbiopsi eller fjernes og innsendes til histologisk diagnostikk være aktuelt. Dersom den initiale utredningen ikke gir mistanke om behandlingskrevende infeksjon, autoimmun sykdom eller malignitet, kan lokalisert lymfadenopati kan observeres i opptil 4 uker (Freeman AW, 2023 sp).
Anamnese. Ofte er lymfadenopati asymptomatisk. Årsaken til lymfadenopati kan begrenses ved sykehistorien som bør omfatte pasientens alder, varighet av symptomene, eksposisjoner (inklusiv seksuell adferd), assosierte symptomer og lokaliseringer (lokalisert eller generalisert lymfadenopati). Miljøfaktorer som reise-anamnese, dyrekontakt og insektsstikk, medikasjon, infeksjoner/smitte-risiko og nylig vaksinering er også aktuelle faktorer. Familiær forekomst ses i sjeldne tilfeller som Li-Fraumeni syndrom (gen-mutasjon med økt risk for kreft) og lipid lagringssykdommer (sfingolipidoser).
Klinisk vurdering. Palpasjon av lymfeknuter (lokalisert, generalisert) i alle aktuelle anatomiske regioner som hals, supraklavikulært, aksiller og lysker. Vurdering av størrelse, konsistens, ømhet, forskyvelighet og tegn på infeksjon, skade eller malignitet i nærliggende områder (Mohseni S, 2014)..
Laboratorieprøver. Rutinemessig kan følgende være aktuelle: SR, CRP, celletellinger (Hb, hvite med diff.telling, trombocytter), kalsium, ASAT, ALAT, GT, ALP, kreatinin, TSH, f-T4, serum- og urinelektroforese, IgG med subgruppen IgG4. ANA, a-CCP. Virus antistoffer. Monospot. Borrelia-antistoff. IGRA-test (tuberkulose). ACE og IL2-reseptor (sarkoidose). Mikrobiologiske prøver (PCR, dyrkning) kan være aktuelle fra urin, uretra, blod og hals.
Bildediagnostikk. Ultralyd, CT, MR eller PET/CT. Hos barn opp til 14 år med hovne hals-lymfeknuter er ultralyd første valg, blant eldre barn og voksne velges oftere CT eller PET/CT (Aulina JM, 2019: American College of Radiology. ACR Appropriateness Criteria).
Biopsi. Finnålsbiopsi eller eksisjon av lymfeknute, benmargsaspirasjon, eventuelt biopsi av annet vev. Ved mistanke om amyloidose: Biopsi fra fettvev, affisert organ eller rektum til farging med Kongorødt.
Behandling
Behandlingen avhenger av den underliggende årsaken:
- Infeksjoner: Antibiotika, antivirale midler eller antiparasittiske midler.
- Kreft: Kjemoterapi, strålebehandling eller kirurgi, avhengig av krefttype og stadium.
- Autoimmune sykdommer: Immunsuppressive midler (kortikosteroider, csDMARDs, bDMARDs, tsDMARDs).
Det er viktig å unngå kortikosteroider før årsaken til lymfadenopati er avklart, da dette kan maskere symptomer og forsinke diagnosen.
Litteratur
Teksten er skrevet og gjennomgått av forfatterne. I bearbeidelsen har vi brukt kunstig intelligens i noen avsnitt.
