TILLEGG
265 Helhetlig vurdering. Systemsykdommer i revmatologi (REV 001, REV 005)
Jan Tore Gran and Øyvind Palm
- Anatomi, fysiologi ved normale og patologiske prosesser, inflammasjon, beinmetabolisme, smertemekanismer og fatigue er beskrevet i egne kapitler.
Helhetlig vurdering
En grundig vurdering av en revmatisk pasients helse og sykdom er avgjørende for å gi optimal behandling og må ta hensyn til en rekke faktorer og integrere informasjon fra ulike kilder. Denne vurderingen bør omfatte følgende aspekter:
Medisinske aspekter:
- Anamnese: detaljert beskrivelse av pasientens symptomer, sykdomsforløp og tidligere behandlinger.
- Klinisk undersøkelse: En grundig undersøkelse for å avdekke tegn på artritt, muskelsmerter, betennelse i blodårene, senebetennelse, stivhet og andre relevante symptomer.
- Supplerende undersøkelser: Blodprøver, røntgen, MR og ultralyd brukes for å diagnostisere revmatisk sykdom og utelukke andre mulige årsaker til symptomene.
Psykososiale aspekter:
- Psykisk helse. Depresjon, angst og søvnproblemer er vanlige hos pasienter med revmatiske sykdommer. Det er viktig å vurdere pasientens psykiske helse og tilby støtte og behandling ved behov.
- Sosial støtte: Pasienter med revmatiske sykdommer kan ha behov for støtte fra familie, venner og helsepersonell. Det er viktig å kartlegge pasientens sosiale nettverk og tilby støtte og veiledning om nødvendig.
- Arbeid og utdanning: Revmatiske sykdommer kan påvirke pasientens evne til å arbeide eller studere. Det er viktig å vurdere pasientens arbeidssituasjon og tilby støtte og tilrettelegging ved behov.
Livsstilsaspekter:
- Kosthold: Et sunt kosthold kan bidra til å lindre symptomene på revmatiske sykdommer og forbedre pasientens generelle helse.
- Fysisk aktivitet: Regelmessig fysisk aktivitet kan være med på å forbedre pasientens funksjon og redusere smerte og stivhet.
- Stressmestring: Stress kan forverre symptomene på revmatiske sykdommer. Det er viktig å lære seg teknikker for å håndtere stress.
Behandlingsplan for en revmatisk pasient bør baseres på den helhetlige vurderingen av pasientens helse- og sykdomssituasjon. Behandlingsplanen kan inkludere:
- Medikamenter. Det er ofte avgjørende å velge riktig medikasjon mot potensielt alvorlige revmatiske sykdommer.
- Fysioterapi kan være med på å forbedre pasientens funksjon og redusere smerte og stivhet.
- Ergoterapi kan bidra til å tilrettelegge pasientens hverdag og gjøre det lettere å utføre daglige aktiviteter.
- Psykososial støtte: Pasienter med revmatiske sykdommer kan trenge støtte fra familie, venner og helsepersonell.
- Oppfølging: Det er viktig å følge opp pasienter med revmatiske sykdommer regelmessig for å se hvordan de responderer på behandlingen og for å justere behandlingen om nødvendig. Ofte deles den medisinske oppfølgingen mellom revmatolog, fastlege og et tverrfaglig team.
Helhetlig vurdering (REV 005) er omtalt i et eget kapittel
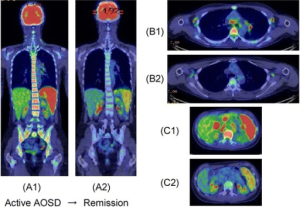
Systemsykdommer manifesterer seg i flere ulike organer, noe som er tilfelle for de fleste inflammatoriske revmatiske sykdommer (artritt-sykdommer, systemiske bindevevssykdommer og vaskulitt). Organer som ofte rammes er hud, skjelett (osteoporose), nyrer, gastrointestinalsystemet, lunger, blod, nerver og hjertet.
Systemsykdommer kan føre til utmattelse/fatigue av forskjellige grunner, inkludert vedvarende inflammasjon, kronisk smerte, redusert søvn og depresjon.
Revmatologens undersøkelser skal derfor omfatte ulike organer. Nedenfor er listet opp en del revmatiske systemsykdommer:
Revmatiske systemsykdommer
Følgende sykdommer skal tas i betraktning og angis her med sine mest karakteristiske trekk:
Adult Onset Morbus Still. Langvarig feber, leukocytose, utslett, lymfeknutesvulst, sår hals, artritt i håndledd
Anti-fosfolipid Antistoff Syndrom (APLs). Tromboser i vener og arterier, residiverende spontanaborter, trombocytopeni, livedo reticularis. Antistoff i blodet
Antisyntetase Syndrom. ILD, Gottrons papler, myopati, Raynauds, mekaniker hender. Antistoff. Myositt
Autoinflammatoriske sykdommer. Feber som ofte opptrer i regelmessige intervaller. Serositt (pleuritt, perikarditt)
EGPA/Churg Strauss Vaskulitt. Tidligere astma, allergi og atopi. Lungesykdom. Antistoff (ANCA) hos mange
Cogans Syndrom. Affeksjon av hørsel og balanse. Øye-manifestasjon
CREST Syndrom/systemisk sklerose begrenset form. Kalsinose, Raynauds, svelgevansker, sklerodaktyli, teleangiektasier, Anti-centromer antistoff / CENP
Eosinofil Fasciitt. Stram, indurert hud, oftest legger og underarmer. Hypergammaglobulinemi, eosinofili
Goodpastures Syndrom/ anti-GBM syndrom. “Influensa” som etterfølges av glomerulonefritt og lungeaffeksjon. Anti-glomerulus basal (GBM) membran antistoff.
GPA / Wegeners Granulomatose. Residiverende øvre luftveissymptomer i anamnesen, lunge– og nyreaffeksjon. Hørsel. Øyet. PR3-ANCA.
IgA-vaskulitt/Henoch-Schönleins Purpura. Purpura som begynner distalt, artritt, nyre, IgA-nedslag
Isolert arteritt i Sentralnervesystemet: Hodepine, fokale utfall
Juvenil artritt: Artritt i ett eller flere ledd, redusert allmenntilstand, feber.
Kawasakis vaskulitt: < 15 års alder, utslett palmoplantart, lymfeknutesvulst, hjerte. Øyet
Kryoglobulinemi; Artralgier, myalgier, purpura, nevropati. Nyrer. Paraproteinemi, hepatitt C
Mikroskopisk Polyangiitt (MPA); MPO-ANCA, glomerulonefritt, mononevritis multiplex. Lungeaffeksjon
Mixed Connective Tissue Disease (MCTD): Raynauds fenomener, myositt, serositt (pleuritt, perikarditt), Anti-RNP antistoff.
Polyarteritis Nodosa (PAN): Menn, legg-klaudikasjon, hypertensjon, allmenntilstand, utslett og feber initialt, mikro-aneurismer, leukocytose, testikkelsmerter. Nevropati
Polymyositt, Dermatomyositt og antisyntetase syndromet: Proksimal muskelsvakhet, CK, Gottrons papler, Interstitiell lungesykdom og antistoff
Revmatoid artritt: Feltys syndrom, Interstitiell lungesykdom, revmatoid vaskulitt. Øyet. Anti-CCP antistoff
Sjøgrens syndrom: Eksokrine kjertler, lunger, nervesystem. Øyne. Hovne lymfeknuter. Tretthet, artralgier, tørrhet, høy SR og normal CRP, hypergammaglobulinemi, samt anti-SSA og SSB.
Systemisk Lupus (SLE): Ledd, hud, indre organer, blod. Artralgier, utslett, hovne lymfeknuter, fotosensitivitet, serositt (pleuritt, perikarditt), nyre, feber, neuropsykiatri, myelopati, leukopeni, trombocytopeni, Anti-nativt DNA antistoff.
Systemisk Sklerose: Raynauds, svelgevansker, lunger, pulmonal hypertensjon, puffy hands, bowed fingers, stramhet av hud (sklerodaktyli). Anti-Scl 70 antistoff, anti-centromer antistoff/CENP.
Takayasus Arteritt: Yngre kvinner, først generell sykdomsfølelse, vedvarende høy CRP og SR, så karotidyni (smerter over a. carotis på halsen) og brystsmerter. Fortykket arterievegg og stenoseutvikling oftest i thorakal-aorta med grener (klaudikasjon i overekstremiteter). Aneurismer er sjeldnere.
Temporalis Arteritt: Nyoppstått hodepine, eldre pasient, generell reduksjon av allmenntilstand eller lokaliserte funn. Øyet. Høy CRP, SR og histologiske funn.
Vennligst les egne kapitler om anatomi og fysiologi, organmanifestasjoner ved systemiske bindevevssykdommer, beinmetabolisme, fatigue, inflammasjon og smerte/smertebehandling.
